MediBlog: Details zu medizinischen Themen

Sonntag, 01.02.2026Impfen – die wirksamste Erfindung der Medizingeschichte
Bis zu 3 Millionen Kinder sind jedes Jahr weltweit an den Masern gestorben2, bevor die Masernimpfung in den 1960ern eingeführt wurde. Die vollständige Masernimpfung verhindert heute in 97% der Fälle, dass man überhaupt an den Masern erkrankt3.
Diese erstaunlichen Erfolge sind uns nicht bewusst, weil wir dank Impfungen kaum noch Infektionen und ihre grausamen Folgen sehen. Wir erleben nicht mehr, wie die Hälfte unserer Geschwister noch in der Kindheit an Masern, Keuchhusten, Polio, Tetanus und anderen Krankheiten sterben. Genau deshalb ist es nötig, uns in einer bewussten Anstrengung daran zu erinnern, was Impfungen leisten.
Infektionen behandeln ist schon einmal gut. Noch besser ist es aber, überhaupt zu verhindern, dass man erkrankt. Und das können Impfungen leisten.
Im Folgenden gehe ich auf Folgendes ein:
1. Wie viele Menschen sind an häufigen Infektionskrankheiten gestorben, bevor es Impfungen dagegen gab?
2. Wie viele Krankheits- und Todesfälle haben Impfungen verhindert?
3. Wie ist das Verhältnis zwischen dem Nutzen von Impfungen und ihren möglichen Nebenwirkungen?
1. Wie viele Menschen sind an häufigen Infektionskrankheiten gestorben, bevor es Impfungen dagegen gab?
Die Pocken waren eines der tödlichsten Viren in der Menschheitsgeschichte. Global sind im 20. Jahrhundert 300-500 Millionen Menschen an den Pocken gestorben1 (zum Vergleich: Europa hat heute etwa 500 Millionen Einwohner).
Die Masern haben vor Einführung der Impfung jährlich weltweit 2-3 Millionen Todesfälle verursacht2. Nach Einführung der Impfung in den 1960er Jahren sind sowohl die Erkrankungs-, als auch die Todesrate drastisch zurückgegangen. So verhindert eine vollständige Impfung (2 Impfungen) eine Erkrankung in 97% der Fälle3.
2. Wie viele Krankheits- und Todesfälle haben Impfungen verhindert?
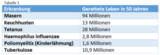
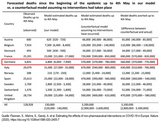
Impfungen haben in den Jahren 1974 bis 2024 etwa 154 Millionen Todesfälle infolge von 14 Krankheiten verhindert4.
Tabelle 1 zeigt, wie viele Leben Impfungen in den letzten 50 Jahren geretten haben, unter anderem bei den Masern 94 Millionen gerettete Leben, bei Keuchhusten 13 Millionen, bei Tetanus 28 Millionen4.
Ein besonders eindrückliches Beispiel bei den Pocken: Zwei 13jährige Schüler derselben Klasse steckten sich 1900 beim gleichen Schüler mit den Pocken an. Der Nichtgeimpfte erlitt eine entstellende Pockeninfektion, der andere hatte kaum Symptome. Das Bild spricht Bände, ist aber unangenehm anzusehen, daher bitte nur anschauen, wenn Sie das ertragen: Hier ansehen, Fig. 8.
Für die Jahre 2021-2030 gibt es Projektionen, dass konsequentes Impfen insgesamt 50 Millionen Leben retten kann5.
3. Wie ist das Verhältnis zwischen dem Nutzen von Impfungen und ihren möglichen Nebenwirkungen?
Hier ist zunächst folgendes zu unterscheiden:
- Eine Impfreaktion ist ein Zeichen der Aktivierung des Immunsystems. Typischerweise beobachtet man Armschmerzen an der Einstichstelle, eventuell auch eine leichte Schwellung, sowie Müdigkeit, Glieder- und Kopfschmerzen und ggf. Fieber. Man muss aber nicht zwingend diese Symptome haben, um zu wissen, dass die Impfung funktioniert.
- Eine Impfnebenwirkung kann z.B. ein Mangel an Blutplättchen oder eine Herzmuskelentzündung sein. Nebenwirkungen treten innerhalb der ersten Tage bis Wochen nach der Impfung auf, jedoch nicht später und keinesfalls erst nach Jahren.
- Hingegen wäre Schnupfen nach einer Grippeimpfung primär nicht als Impfreaktion oder -nebenwirkung einzuschätzen, sondern als ganz normale Erkältung, die auch ohne Impfung aufgetreten wäre.
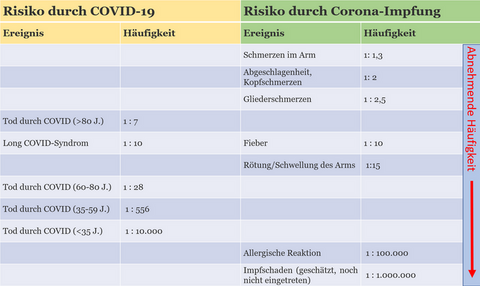
Die Zahl der geretteten Leben durch Impfungen ist im Verhältnis zu möglichen Nebenwirkungen grundsätzlich deutlich höher:
100 000 COVID-Impfungen retten im Mittel 96 Leben, während ca. 6 Fälle von Nebenwirkungen auftreten, die behandelbar sind (typischerweise Herzmuskelentzündung bei Jugendlichen)6-7. Um das prägnanter auszudrücken: Tod durch COVID-Infektion ist nicht behandelbar, potenzielle Nebenwirkungen hingegen schon.
100 000 Masernimpfungen retten im Mittel 650 Leben (überwiegend Kleinkinder!), während nur ca. 4 Fälle von Nebenwirkungen auftreten (typischerweise eine Thrombozytopenie, also ein Mangel an Blutplättchen, gut behandelbar)8-9.
Praktisches Beispiel:
Wenn Sie auf eine Schule mit ca. 1000 Schülern gehen, dann verhindert die Impfung den Tod von 6-7 Schülern auf dieser Schule. Es hätte also ohne Impfung in etwa jedem zweiten Jahrgang sonst einen Todesfall gegeben.
Mit Impfung wäre kein Schüler gestorben, es hätte statistisch aber auch kein einziger Schüler Nebenwirkungen erlitten.
Lediglich wenn Sie alle Schulen Wiesbadens betrachten (Jahrgang 2024/2025: 33 433 Schüler13), dann hätten 1-2 Schüler in ganz Wiesbaden eine Thrombozytopenie, also einen Mangel an Blutplättchen, erlitten (gut behandelbar).
Tabelle 2 zeigt eine Übersicht von Impfungen und die durch sie geretteten Leben pro 100 000 Impfungen sowie die im Durchschnitt beobachteten Fälle von Nebenwirkungen unter 100 000 Geimpften6-12.
In meiner gesamten Zeit als Hausarzt überschaue ich etwa 18 000 Impfungen, und es hat in dieser ganzen Zeit keine einzige schwerwiegende Nebenwirkung einer Impfung gegeben.
Hingegen habe ich leider viel Leid bis hin zu Todesfällen infolge von Infektionskrankheiten erlebt, die durch eine Impfung hätten verhindert werden können.
Zusammenfassend ist es mir ein Herzensanliegen, Sie mittels Impfungen vor Leid und Schlimmerem zu schützen. Bei Fragen hierzu habe ich immer ein offenes Ohr für Sie.
Referenzen
1 Berche P. Life and death of smallpox. Presse Med. 2022 Sep;51(3):104117
2 Peltola H. The History of Measles and Vaccine Development. Acta Paediatr. 2025 Nov 17
3 Ghosh S, Kappara D, Majumder N, Nath-Sain S, Roy AD, Mukhopadhyay S. A systematic review and modelling insights of factors impacting measles vaccine effectiveness, efficacy and immunogenicity. Discov Viruses. 2025;2(1):23. doi: 10.1007/s44370-025-00027-8. Epub 2025 Aug 28. PMID: 40918614; PMCID: PMC12412780.
4 Shattock AJ et al. Contribution of vaccination to improved survival and health: modelling 50 years of the Expanded Programme on Immunization. Lancet. 2024 May 25;403(10441):2307-2316
5 Carter A et al. Modeling the impact of vaccination for the immunization Agenda 2030: Deaths averted due to vaccination against 14 pathogens in 194 countries from 2021 to 2030. Vaccine. 2024 Apr 8;42 Suppl 1:S28-S37
6 Steele MK et al. Estimated Number of COVID-19 Infections, Hospitalizations, and Deaths Prevented Among Vaccinated Persons in the US, December 2020 to September 2021. JAMA Netw Open. 2022;5(7):e2220385. doi:10.1001/jamanetworkopen.2022.20385
7 Cappelletti-Montano B et al. A comparative analysis on serious adverse events reported for COVID-19 vaccines in adolescents and young adults. Front Public Health. 2023 Jun 12;11:1145645
8 Jaspreet Toor et al (2021). Lives saved with vaccination for 10 pathogens across 112 countries in a pre-COVID-19 world eLife 10:e67635
9 Ghosh S, Kappara D, Majumder N, Nath-Sain S, Roy AD, Mukhopadhyay S. A systematic review and modelling insights of factors impacting measles vaccine effectiveness, efficacy and immunogenicity. Discov Viruses. 2025;2(1):23. doi: 10.1007/s44370-025-00027-8. Epub 2025 Aug 28. PMID: 40918614; PMCID: PMC12412780.
10 Gong X, Fang Q, Zhong J, Zheng C, Yin Z. Adverse event reporting following immunization of hepatitis B vaccine: A 13-year review. Hum Vaccin Immunother. 2024 Dec 31;20(1):2411824. doi: 10.1080/21645515.2024.2411824. Epub 2024 Oct 13. PMID: 39396824; PMCID: PMC11485979.
11 Cappelletti-Montano B et al. A comparative analysis on serious adverse events reported for COVID-19 vaccines in adolescents and young adults. Front Public Health. 2023 Jun 12;11:1145645.
12 Maglione MA et al. Safety of Vaccines Used for Routine Immunization in the United States. Evid Rep Technol Assess (Full Rep). 2014 Jul;(215):1-740
13 https://www.wiesbaden.de/leben-in-wiesbaden/stadtportraet/daten-fakten/jb-bildung_und_ausbildung
Sonntag, 17.08.2024
COVID-Impfung in 2024: Ja oder nein?
Im Folgenden sollen die entscheidenden Vorteile und Nachteile der COVID-Impfung dargestellt werden, um Ihnen die Entscheidung zu erleichtern, eine gute Wahl für Ihre Gesundheit zu treffen.
Die Aussagen sind teils vereinfacht, um die Verständlichkeit zu verbessern, bleiben aber im Kern zutreffend. Präzisere Angaben finden Sie in den zitierten Artikeln unter den Referenzen.
Die Angaben dieses Artikels beziehen sich auf vollständig Geimpfte und auf die Omicron-Variante des SARS-CoV-2-Virus.
Bei Nichtgeimpften sind die Risiken durch die COVID-Infektion noch deutlich größer und der Nutzen der Impfung entsprechend wesentlich höher.
Bei früheren Virusvarianten, insbesondere beim Deltavirus, sind die Risiken durch die COVID-Infektion ebenfalls noch deutlich größer und der Nutzen der Impfung entsprechend wesentlich höher.
1. Auch bei vollständig Geimpften bleiben Risiken.
Vollständig Geimpfte haben eine gute zelluläre Abwehr, das heißt, sie können innerhalb einiger Tage Antikörper gegen eine COVID-Infektion produzieren, aber bis dahin kann die Krankheit bereits einen schweren Verlauf verursacht haben.
Die Auffrischungsimpfung sorgt für frische Antikörper für ca. 6 Monate, so dass sofort vom Moment einer COVID-Infektion an Antikörper vorhanden sind und der Verlauf deutlich abgemildert wird.
Das ist der Grund, warum jedes Jahr vor der meist im Herbst laufenden Corona-Welle eine erneute COVID-Impfung notwendig ist, auch wenn es schon die hundertste sein sollte.
Die Risiken einer COVID-Infektion sind folgende:
2. Hospitalisation, also ein solch schwerer Verlauf, dass man in die Klinik aufgenommen werden muss.
3. Tod durch COVID.
Die jeweiligen Risiken sind in Prozentzahlen in etwa zu schätzen, aber noch nicht präzise, da Studien noch andauern. Man kann aber bereits eine vernünftige Abschätzung angeben, wobei ich bei Risikobereichen eher das „optimistischere“ Ende des Risikobereichs angebe2:
1. Das Risiko einer Long-COVID-Infektion liegt bei ca. 5%, also 1:20.
2. Das Risiko einer Hospitalisation infolge COVID-Infektion liegt bei ca. 1%, also 1:100.
3. Das Risiko eines tödlichen Ausgangs einer COVID-Infektion liegt bei ca. 0,1%, also 1:1.000.
2. Die COVID-Impfung hat Risiken, jedoch sind diese sehr niedrig und meist heilbar3.
Die Risiken einer COVID-Impfung sind Herzmuskelentzündungen (Myokarditis), allergische Reaktionen (Anaphylaxien) sowie Thrombosen. Hingegen konnte kein Zusammenhang mit einem Guillain-Barré-Syndrom, einer Gesichtsnervlähmung (Fazialisparese) sowie Todesfällen festgestellt werden.
1. Herzmuskelentzündung (Myokarditis): Das Risiko liegt bei Männern bis 29 Jahre bei unter 1:10.000. Bei allen anderen liegt das Risiko deutlich niedriger. Bei über 60jährigen liegt das Risiko unter 1:100.000. Die Myokarditis heilt bei entsprechender Behandlung in fast allen Fällen auch wieder aus und hinterlässt keine Schäden.
2. Allergische Reaktionen (Anaphylaxien): das Risiko liegt bei etwa 1:100.000 und tritt innerhalb von 15-30 Minuten auf. Die allergische Reaktion kann mit entsprechenden Medikamenten sofort und wirksam behandelt werden.
3. Thrombosen (TTS, Thrombose-Thrombozytopenie-Syndrom): Dieses Risiko liegt bei etwa 1:100.000 beim sogenannten „Astra Zeneca“-Impfstoff (Vaxzevria), der in Deutschland nicht mehr verfügbar ist. Bei den mRNA-Impfstoffen („Biontech und Moderna“) konnte kein solches Risiko nachgewiesen werden bzw. liegt so niedrig, dass es statistisch nicht nachgewiesen werden kann.
Desinformationen im Internet über andere Nebenwirkungen sind entweder einfach falsch oder die Nebenwirkung ist so extrem selten, dass diese nicht seriös nachgewiesen werden kann, was einer vorsätzlichen Verbreitung von irreführenden Informationen entspräche. Angesichts der Risiken einer COVID-Infektion wäre eine so sehr seltene Nebenwirkung vernachlässigbar.
Die Psychologie spielt eine riesige Rolle: Für die Impfung müssen wir uns aktiv entscheiden und schauen daher vernünftigerweise auf die Risiken einer solchen.
Bei der Infektion vergessen wir aber, auf die Risiken zu schauen, und verdrängen gern, dass wir uns irgendwann anstecken. Wir werden uns in den kommenden Jahren aber unvermeidlich sogar nicht nur einmal, sondern immer wieder mit COVID anstecken, manche sogar mehrmals jährlich.
Daher ist der nüchterne Vergleich der Risiken beider Ereignisse, also sowohl der COVID-Infektion als auch der Impfung, so entscheidend.
Zusammenfassung:
Die Risiken einer COVID-Infektion sind deutlich größer als die einer Impfung.
Das Risiko eines über 60jährigen Menschen an COVID zu versterben ist etwa 100 Mal höher als das Risiko einer (behandelbaren) allergischen Reaktion oder anderer Nebenwirkungen.
Das Risiko der Notwendigkeit einer Klinikbehandlung bei COVID-Infektion ist sogar 1000 Mal höher als das Risiko jeglicher potenziellen Nebenwirkungen einer COVID-Impfung.
Und das Risiko von Long-COVID ist wahrscheinlich 5000 Mal so hoch wie das Risiko von Impfnebenwirkungen.
Referenzen:
1. Homepage der Long COVID Initative des Bundesministeriums für Gesundheit. Link
2. Arabi M. et al: Severity of the Omicron SARS-CoV-2 variant compared with the previous lineages: A systematic review. J Cell Mol Med. 2023 Jun;27(11):1443-1464. Link
3. Paul-Ehrlich-Institut: Sicherheitsprofil der COVID-19-Impfstoffe – Sachstand 31.03.2023. Link
4. Epidemiologisches Bulletin Nr. 21/2023 vom 25. Mai 2023. Link
Sonntag, 17.08.2024
COVID-Impfung in 2024: Ja oder nein?
Fragen wir doch Chat GPT! („Künstliche Intelligenz“)
„Wie viel Prozent der COVID-Infektionen mit Omicron führen zu Hospitalisationen?“
Antwort Chat GPT:
„Die Hospitalisierungsrate bei COVID-19-Infektionen variiert je nach Variante, Impfstatus, Alter, Vorerkrankungen und anderen Faktoren. Für die Omikron-Variante (B.1.1.529), die im November 2021 entdeckt wurde, gibt es einige spezifische Beobachtungen:
Niedrigere Hospitalisierungsrate: Studien und Beobachtungen haben gezeigt, dass die Omikron-Variante im Vergleich zu früheren Varianten wie Delta zu einer geringeren Wahrscheinlichkeit von schweren Krankheitsverläufen und damit auch zu einer geringeren Hospitalisierungsrate führt. Schätzungen aus verschiedenen Ländern legen nahe, dass die Hospitalisierungsrate für Omikron-Infektionen zwischen 1 % und 3 % liegt, je nach Region und Bevölkerungsgruppe.
Einfluss von Impfungen: Personen, die vollständig geimpft oder sogar geboostert sind, haben ein deutlich reduziertes Risiko für schwere Verläufe, was die Hospitalisierungsrate weiter senkt.
Alter und Risikofaktoren: Ältere Personen und solche mit Vorerkrankungen haben ein höheres Risiko für einen schweren Verlauf, auch bei einer Infektion mit der Omikron-Variante. In diesen Gruppen kann die Hospitalisierungsrate höher sein als bei jüngeren, gesünderen Personen.
Es ist wichtig zu beachten, dass die Daten und Schätzungen im Laufe der Zeit und mit dem Auftreten neuerer Varianten oder Subvarianten angepasst werden können. Die genaue Hospitalisierungsrate kann daher variieren, abhängig von den aktuellen Daten und lokalen Gegebenheiten.“
Frage an Chat GPT:
„Wie viel Prozent der COVID-Infektionen mit Omicron führen zu Long COVID?“
Antwort Chat GPT:
„Die Wahrscheinlichkeit, nach einer COVID-19-Infektion mit der Omikron-Variante Long COVID zu entwickeln, ist Gegenstand fortlaufender Forschung, da Long COVID ein komplexes und noch nicht vollständig verstandenes Phänomen ist.
Hier sind einige wesentliche Punkte basierend auf bisherigen Studien und Erkenntnissen:
Da die Forschung zu Long COVID und Omikron weiterhin läuft, können sich diese Zahlen ändern, sobald mehr Daten verfügbar sind. Aktuelle Studien und Metaanalysen liefern eine zunehmend detaillierte Perspektive, aber es bleibt noch viel zu lernen.“
Frage an Chat GPT:
„Wie viel Prozent der COVID-Infektionen mit Omicron führen zum Tod?
Antwort Chat GPT:
„Die Sterblichkeitsrate (Case Fatality Rate, CFR) bei COVID-19-Infektionen variiert je nach Variante, Impfstatus, Alter, Gesundheitszustand und anderen Faktoren. Bei der Omikron-Variante (B.1.1.529) hat sich gezeigt, dass sie im Vergleich zu früheren Varianten wie Alpha oder Delta mit einer deutlich geringeren Sterblichkeitsrate verbunden ist. Hier sind einige relevante Punkte:
Es ist wichtig zu beachten, dass sich diese Schätzungen auf die allgemeine Bevölkerung beziehen. Die individuelle Sterblichkeitsrate kann je nach persönlichen Umständen und lokalen Gegebenheiten variieren. Die Omikron-Variante ist hoch ansteckend, was bedeutet, dass trotz der niedrigeren Sterblichkeitsrate aufgrund der hohen Anzahl an Infektionen insgesamt immer noch viele Todesfälle auftreten können.“
Sonntag, 11.08.2024
Übersicht Influenza, COVID und RSV
1 ARE Wochenbericht des RKI, Woche 31/2024, Link
Samstag 05.03.2022
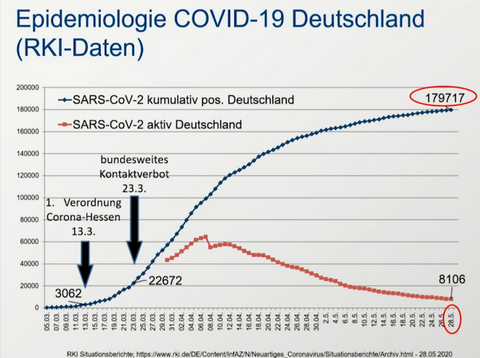
Schutzwirkung des Boosters
Die erste Abbildung zeigt den verbleibenden Impfschutz nach Dosis 2 (Kreise: Omikron, Quadrate: Delta), nach Booster mit Biontech („BNT162b2“) und nach Booster mit Moderna („mRNA-1273“).
Man sieht, wie steil der Schutz nach Dosis 2 bei Omikron (Kreise) abfällt. Die Abbildung lässt auch erkennen, dass die Wirkung des ersten Boosters gegenüber Omikron schon nach 10 Wochen deutlich nachlässt, während sie gegen Delta noch hoch bleibt.
Dies belegt nochmals den Sinn eines zweiten Boosters bei bestimmten Gruppen, z.B. Menschen ab 70 Jahren (siehe unser vorheriger Artikel).
Die zweite Abbildung2 (Daten des RKI) zeigt die Anzahl der Krankenhausaufnahmen in Abhängigkeit von Impfstatus und Alter.
In allen Altersgruppen müssen Ungeimpfte deutlich häufiger in der Klinik behandelt werden. Zweifach Geimpfte werden etwas häufiger als dreifach Geimpfte ins Krankenhaus aufgenommen.
Die dritte Abbildung2 zeigt, dass Omikron nun beherrschend in Deutschland ist.
Zusammenfassung:
Mindestens drei Impfungen sind für alle ab 12 Jahren zu empfehlen. Menschen ab 70 Jahren sollten auch eine vierte Impfung erhalten.
Referenzen
1 Andrews N et al. Covid-19 Vaccine Effectiveness against the Omicron (B.1.1.529) Variant. New England Journal of Medicine, March 2, 2022. Link
2 Wochenbericht des RKI zu COVID-19 vom 03.03.2022. Link

Samstag, 19.02.2022Zweiter Booster und „mildes“ COVID
Warum ein (erster) Booster gegen Omikron1?
Der Schutz vor einer symptomatischen Omikron-Infektion liegt nach zweimaliger Impfung nur noch bei 10%. Nach dem ersten Booster wird der Schutz wieder auf 65-75% angehoben.
Die Wirksamkeit gegen eine COVID-19-bedingte Klinikaufnahme liegt nach dem Booster bei 89%. Somit ist der Schutz vor einem schweren Verlauf auch bei Omikron nach dem Booster sehr gut.
Moderna (Spikevax®) ist als Booster etwas besser wirksam als Biontech (Comirnaty®).
Personen nach verabreichtem erstem Booster steckten andere Personen zu 30% weniger mit COVID an als solche mit nur zwei Impfungen. Ungeimpfte steckten andere Personen zu 40% häufiger mit COVID an als solche mit zwei Impfungen.
Warum ein zweiter Booster gegen Omikron1?
Die Wirksamkeit des ersten Boosters gegen eine Infektion durch das Delta-Virus lag noch bei 95,2%. Gegen die Omikron-Variante lag der Schutz hingegen nur noch bei 62,5%, bei Immungeschwächten sogar nur noch bei 11,5%.
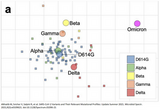
Der Grund dafür liegt darin, dass die Omikron-Variante sich infolge von Mutationen deutlich von den bisherigen Varianten unterscheidet (s. Abb. 2), so dass die durch den Impfstoff hervorgerufenen Antikörper nicht mehr so gut auf das Omikron-Virus „passen“, es also nicht so gut binden und unschädlich machen können.
Bei Menschen ab 65 Jahren lässt der Schutz nach dem ersten Booster rasch nach und erreicht nach 10 Wochen nur noch 31%. Dies führte am 3.2.2022 zur STIKO-Empfehlung, dass ein zweiter Booster bei Personen ab 70 Jahren sowie Immungeschwächten drei Monate nach dem ersten Booster erfolgen sollte. Bei medizinischem Personal gilt ein Abstand von sechs Monaten nach dem ersten Booster.
Es liegen inzwischen israelische Daten von 550.000 Personen vor, die zum zweiten Mal einen Booster erhielten. Die Häufigkeit von COVID-Infektionen war infolge des Boosters nur noch halb so hoch und die Rate der schweren COVID-Infektionen sogar vierfach niedriger. Dies belegt eindeutig den Nutzen des zweiten Boosters.
In Israel erfolgte der zweite Booster bei Personen über 60 Jahre und 4 Monate nach dem ersten Booster. Die Verträglichkeit des zweiten Boosters war vorläufigen Informationen nach vergleichbar gut wie beim ersten Booster.
Personen, die drei Impfungen erhalten und danach eine COVID-Infektion durchgemacht haben, wird vorerst kein zweiter Booster empfohlen.
Wie gefährlich ist Omikron1?
Verglichen mit der Delta-Variante war das Risiko einer Klinikaufnahme über alle Altersgruppen und ohne Differenzierung nach Impfstatus bei Omikron-Infektionen um 40-80% niedriger.
Von den COVID-Fällen in Deutschland bis zum 20.1.2022 wurden ca. 0,9% in die Klinik aufgenommen, 0,05% sind an der Omikron-Infektion verstorben.
Somit ist der Verlauf einer Omikron-Infektion offenbar milder als der mit der Delta-Variante.
Dennoch zeigt eine einfache Rechnung, dass man Omikron nicht unterschätzen darf: Das Maximum der Deltawelle lag bei ca. 75.000 Infektionen pro Tag, das Maximum der Omikron-Welle bei ca. 250.000 Infektionen.
Somit sind 2fach mehr Klinikaufnahmen sowie ca. 1,6fach mehr Todesfälle nach dem Maximum der Omikron-Welle als nach dem Maximum der Delta-Welle möglich. Dabei ist die Überlastung medizinischer Einrichtungen durch die überwältigende Zahl von Patienten noch gar nicht berücksichtigt.
Was ist ein „milder“ Verlauf von COVID2?
Vor einer Verharmlosung einer COVID-Infektion ist ausdrücklich zu warnen. Ein milder Verlauf bedeutet nicht, dass man „bloß einen Schnupfen“ hat.
Wenn Sie eine Woche lang mit Fieber über 39°C, völliger Erschöpfung, starken Glieder- und Kopfschmerzen und durchgeschwitzt mit Geruchs- und Geschmacksverlust im Bett gelegen haben, dann handelt es sich auch „nur“ um einen milden Verlauf.
Ein mäßiger Verlauf setzt voraus, dass eine Lungenentzündung vorliegt. Bei einem schweren Verlauf ist der Sauerstoffspiegel bereits deutlich abgesunken (sO2 < 94%) oder die Anzahl der Atemzüge liegt bei mehr als 30 pro Minute.
Ein kritischer Verlauf wird definiert durch Atemversagen (Beatmung nötig), septischen Schock (z.B. Adrenalingabe auf Intensivstation nötig) und/oder anderes Organversagen, z.B. oft Nierenversagen (z.B. Dialyse nötig).
Zusammenfassung
Ein erster und teils zweiter Booster ist für einen Schutz vor COVID notwendig, da das Omikron-Virus sich infolge von Mutationen stark von den früheren Corona-Viren unterscheidet.
Omikron verläuft offenbar milder als Delta, führt jedoch aufgrund der immens hohen Infektionsrate möglicherweise trotzdem zu mehr Klinikaufnahmen und Todesfällen.
Ein „milder“ COVID-Verlauf kann leider auch bedeuten, ziemlich krank und erschlagen für eine Woche im Bett zu liegen.
Referenzen
1. Beschluss der STIKO zur 18. Aktualisierung der COVID-19-Impfempfehlung, Epidemiologisches Bulletin 7/2022, Stand: 17.02.2022. Link
2. NIH COVID-19 Treatment Guidelines, Clinical Spectrum of SARS-CoV-2 Infection, Last Updated: October 19, 2021. Link

Samstag, 05.02.2022Zweiter Booster, Omikron-Verlauf und neue Medikamente
Die Ständige Impfkommission empfiehlt1 seit dem 03.02.2022 einen zweiten Booster für Menschen ab 70 Jahren sowie für alle Patienten mit Immunschwäche. Der zweite Booster erfolgt drei Monate nach dem ersten Booster. Grund ist die rasch nachlassende Immunität gegenüber der Omikron-Variante bei den o.g. Gruppen.
Eine ausführliche Begründung der Ständigen Impfkommission folgt in Kürze, so dass Notwendigkeit und Dringlichkeit des zweiten Boosters in Ihrem persönlichen Fall besser abgewogen werden können. Dennoch können Sie sich bei dringendem Impfwunsch auch jetzt schon zur Impfung anmelden.
Mit Omikron anstecken und alles hinter sich haben? Leider nein.
Da in Europa mehrere Omikron-Varianten zirkulieren (Stichwort BA.2-Variante), kann man sich mit Omikron innerhalb kurzer Zeit (Wochen) mehrfach infizieren. Außerdem bietet eine Infektion mit Omikron keinen (ausreichenden) Schutz vor einer Infektion mit den anderen Varianten (Delta, Beta etc.), da diese sich von Omikron zu sehr unterscheiden. Details im Coronavirus-Podcast des NDR mit Prof. Christian Drosten2.
Junge, gesunde, aber ungeimpfte Menschen wiegen sich in falsche Sicherheit, wenn sie glauben, dass COVID ihnen nichts anhaben kann. Sie müssen mit einem Long-COVID-Syndrom rechnen, das sie über Wochen und Monate belastet (siehe unser Artikel). Eine israelische Studie3 belegt nun, dass eine COVID-Impfung das Risiko eines Long-COVID-Syndroms ganz erheblich reduziert oder sogar gänzlich verhindert.
Neue Medikamente für die Frühphase der Infektion
Paxlovid® (Nirmatrelvir)4 scheint ein hochwirksames Medikament gegen SARS-CoV-2 zu sein und wird oral eingenommen. In einer von der Herstellerfirma veröffentlichten Pressemitteilung wurde eine Verminderung der Sterblichkeit um 89% berichtet, was immens wäre. Ausführliche Daten fehlen noch.
Molnupiravir5 ist ein bereits verfügbares, oral einzunehmendes Medikament gegen SARS-CoV-2. Dieses reduzierte in der ersten Studie die Rate an Klinikaufnahmen und Todesfällen um 53%. Es kam in unserer Praxis einmalig und auch erfolgreich zum Einsatz.
Sotrovimab6 ist ein Antikörper gegen SARS-CoV-2, der intravenös verabreicht wird. Er reduzierte in der ersten Studie die Rate an Klinikaufnahmen und Todesfällen um 85%. Die meisten anderen Antikörper sind gegen Omikron leider nicht mehr wirksam.
Die genannten Medikamente eignen sich für Situationen, in denen ein schwerer Verlauf erwartet wird. Das kann ein ungeimpfter 80jähriger sein oder ein immunsupprimierter Mensch, der nach Impfung aufgrund der Immunschwäche keine Antikörper gebildet hat.
Referenzen
1. Stellungnahme der Ständigen Impfkommission vom 3.2.2022. Link
2. Coronavirus-Update Podcast des NDR vom 01.02.2022. Link
3. Kuodi P et al: Association between vaccination status and reported incidence of post-acute COVID-19 symptoms in Israel: a cross-sectional study of patients tested between March 2020 and November 2021. medRxiv preprint. Link
4. Mahase E: Covid-19: Pfizer’s paxlovid is 89% effective in patients at risk of serious illness, company reports. BMJ2021;375:n2713. Link
5. Bernal AJ et al. Molnupiravir for Oral Treatment of Covid-19 in Nonhospitalized Patients. December 16, 2021. N Engl J Med 2021; online ahead of print. Link
6. Gupta A et al. Early Treatment for Covid-19 with SARS-CoV-2 Neutralizing Antibody Sotrovimab. November 18, 2021. N Engl J Med 2021; 385:1941-1950. Link

Mittwoch, 05.01.2022Vorläufige Informationen zur Omikron-Variante
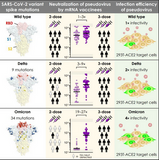
Das Diagramm zeigt in der ersten Zeile das ursprüngliche Virus (Wuhan-Virus), in der zweiten die Delta-Variante, in der dritten Zeile die Omikron-Variante. Die erste Spalte zeigt die Anzahl von Mutationen, die zweite die Wirksamkeit der mRNA-Impfungen und die dritte Spalte die Infektiosität des Virus, also wie stark es ansteckend ist.
Im Ergebnis sieht man:
Die Wirksamkeit der mRNA-Impfstoffe war gegenüber dem ursprünglichen Virus noch nahe 100%, egal ob mit 2 oder 3 Impfdosen.
Infolge von Mutationen (Delta hat 9 Mutationen, Omikron hat 34 Mutationen) ist die Wirksamkeit von 2 Impfdosen bei Delta etwas vermindert, während sie bei Omikron kaum noch vorhanden ist. Bei 3 Impfdosen hingegen ist der Impfschutz bei beiden Varianten noch gut genug.
- In der letzten Spalte sieht man, dass Delta deutlich ansteckender (zweifach) als das ursprüngliche Virus ist, während Omikron wiederum deutlich ansteckender (zweifach) als Delta ist.
Bisherige Daten scheinen zu zeigen, dass die Omikron-Variante weniger häufig (ca. 1/3 bis 2/3 Risikosenkung je nach Quelle) zu einer Krankenhausaufnahme führt als die Delta-Variante.
Durch diese extrem hohe Welle erkrankt Personal in Schlüsselfunktionen wie bei der Polizei oder in Kliniken. Unabhängig von der Erkrankung, also auch bei nicht mit COVID assoziierten Situationen, kann es zu fehlenden Kapazitäten in Kliniken kommen. Bei Ausweichen auf Arztpraxen ist auch hier mit Versorgungsengpässen zu rechnen.
Appell: Kontaktbeschränkungen und übliche Hygienemaßnahmen
Die Anzahl nicht versorgter Patienten kann nur dann klein gehalten werden, wenn die Welle abgeflacht wird, sich also nicht zu viele zur gleichen Zeit anstecken. Wir alle wissen, was zu tun ist. Daher appelliere ich an uns alle, im Januar nochmals konsequent Kontakte auf ein Minimum zu reduzieren und Masken korrekt zu tragen, insbesondere auch über der Nase (laufende Freisetzung von Aerosolen!).
Alles wieder von vorn? Nein.
Es hat fast zwei Jahre gedauert, bis eine Virus-Variante aufgetaucht ist, die die Wirkung des mRNA-Impfstoffs erstmals zum wanken brachte. Es ist also eher ausreichend Zeit, um die Impfstoffe an Omikron anzupassen, wenn überhaupt erforderlich (aktuell Gegenstand der Forschung). Diese Anpassung des Impfstoffs an Omikron dauert mit mRNA-Impfstoffen 3-6 Monate (hingegen mit Totimpfstoffen vermutlich 1-2 Jahre).
Derzeit hat etwa die Hälfte der Menschheit mindestens eine Impfdosis erhalten. Dieser Weg ist der richtige und einzige nachhaltige Ausweg aus der Pandemie und sollte daher weiter verfolgt werden. Nach konsequentem Impfen möglichst vieler Menschen werden schließlich nur noch so wenige Ausbreitungsmöglichkeiten für das Virus bestehen, dass das Auftreten von Mutationen immer deutlicher abnimmt.
Je nachdem, wie gut die aktuellen mRNA-Impfstoffe noch gegen Omikron wirken (Daten folgen), könnte möglicherweise im Frühjahr eine Impfdosis mit einem an Omikron angepassten Impfstoff notwendig sein. Falls das sich als nicht notwendig erweist, weil der aktuelle Impfstoff noch gut genug wirkt, sollte man mit einer erneuten Impfung im Winter 2022 und 2023 rechnen.
Momentan sollte jeder so rasch wie möglich seine dritte COVID-Impfung bekommen, um sich wirksam gegen die Omikron-Variante zu schützen.
(1) Garcia-Beltran WF et al, 2021: mRNA-based COVID-19 vaccine boosters induce neutralizing immunity against SARS-CoV-2 Omicron variant. (Link)
(2) Collie S et al, 2021: Effectiveness of BNT162b2 Vaccine against Omicron Variant in South Africa. (Link)
(3) Nemet I et al, 2021: Third BNT162b2 Vaccination Neutralization of SARS-CoV-2 Omicron Infection. (Link)
(4) UK Health security agency, technical briefing: Update on hospitalisation and vaccine effectiveness for Omicron VOC-21 NOV-01 (B.1.1.529). (Link)
(5) COVID Dashboard der Johns-Hopkins-Universität, laufend aktualisiert.(Link)
Sonntag, 21.11.2021
Weniger Biontech verfügbar – was bedeutet das?
Was bedeutet nun diese Veränderung?
Mehraufwand für die Praxen
Zum einen wird die Organisation der Impftermine aufwändiger: Nun müssen nicht nur 7 Patienten auf einen Impftermin koordiniert werden (eine Ampulle Biontech ist für 7 Personen), sondern im Falle von Auffrischungsimpfungen mit Moderna sogar 20 Personen.
Zum anderen wird es seitens der Patienten verständlicherweise vermehrt Rückfragen geben, wenn Moderna statt Biontech verabreicht wird, was für das Praxispersonal wiederum einen zeitlichen Mehraufwand bedeutet.
„Moderna“ und „Biontech“ für die meisten Patienten gleichwertig, teils Vorteile für Moderna
Studien geben Hinweise, dass Moderna gerade bezüglich Boosterimpfungen einen besseren Schutz vor Durchbruchsinfektionen bieten könnte als Biontech1. In der nebenstehenden Abbildung stellt die oberste Kurve die Zahl der COVID-Infektionen ohne Impfung dar, darunter liegt die Kurve der Infektionen trotz Impfung mit Biontech und die schließlich unterste Kurve mit den wenigsten Infektionen entspricht Fällen nach Impfung mit Moderna.
Hingegen finden sich mit Biontech weniger Nebenwirkungen in Form von Herzmuskelentzündungen bei sehr jungen Menschen als mit Moderna, weshalb die STIKO bei Menschen unter 30 Jahren Biontech empfiehlt2. Dies wird in unserer Praxis natürlich auch genauso umgesetzt.
Betrachtet man die Gesamtsituation, dann ist entscheidend, dass man überhaupt eine Booster-Impfung mit einem mRNA-Impfstoff wie Moderna oder Biontech erhält, siehe Analysen in den USA3 und Kanada4. Beide Impfstoffe sind hochwirksam gegen eine Infektion mit COVID-19. Insofern sind die beiden Impfstoffe für alle Patienten ab 30 Jahren austauschbar mit einem leichten Vorteil für Moderna.
1. Puranik A et al. Comparison of two highly-effective mRNA vaccines for COVID-19 during periods of Alpha and Delta variant prevalence. medRxiv [Preprint]. 2021 Aug 9:2021.08.06.21261707. doi: 10.1101/2021.08.06.21261707. PMID: 34401884; PMCID: PMC8366801. Link
2. Epidemiologisches Bulletin 46/2021 des Robert-Koch-Instituts vom 02.11.2021. Link
3. Nanduri S et al. Effectiveness of Pfizer-BioNTech and Moderna Vaccines in Preventing SARS-CoV-2 Infection Among Nursing Home Residents Before and During Widespread Circulation of the SARS-CoV-2 B.1.617.2 (Delta) Variant - National Healthcare Safety Network, March 1-August 1, 2021. MMWR Morb Mortal Wkly Rep. 2021 Aug 27;70(34):1163-1166. doi: 10.15585/mmwr.mm7034e3. PMID: 34437519; PMCID: PMC8389386. Link
4. Chung H et al. Canadian Immunization Research Network (CIRN) Provincial Collaborative Network (PCN) Investigators. Effectiveness of BNT162b2 and mRNA-1273 covid-19 vaccines against symptomatic SARS-CoV-2 infection and severe covid-19 outcomes in Ontario, Canada: test negative design study. BMJ. 2021 Aug 20;374:n1943. doi: 10.1136/bmj.n1943. PMID: 34417165; PMCID: PMC8377789. Link

Donnerstag, 18.11.2021
COVID-Boosterimpfung für alle ab 18 Jahre
- Eine Boosterimpfung wird bei allen Menschen ab 18 Jahren empfohlen.
- Prioritär sollen zunächst Menschen über 70 Jahre, Pflegeheimbewohner sowie medizinisches Personal geimpft werden.
- Der Booster soll 6 Monate nach der letzten COVID-Impfung erfolgen, bei ausreichenden Kapazitäten auch schon nach 5 Monaten.
- Zur Boosterung soll ein mRNA-Impfstoff („Biontech“ oder „Moderna“), unabhängig vom zuvor verwendeten Impfstoff, eingesetzt werden.

Dienstag, 16.11.2021
Podcasts zu Booster-Impfungen und zum Zustand auf den Intensivstationen
- Corona-News mit Dr. Christoph Spinner vom 09.11.2021: Herr Dr. Spinner geht u.a. auf den Nutzen und die Umsetzung der Booster-Impfungen ein.
- Coronavirus-Update vom 16.11.2021 mit Prof. Christian Karagiannidis: Herr Prof. Karagiannidis schildert ausführlich den Zustand auf den Intensivstationen sowie damit verbundene Zusammenhänge zur Pandemie.

Sonntag, 10.10.2021
Auffrischungsimpfung gegen COVID ("Drittimpfung")

Sonntag, 26.09.2021
Drittimpfungen vorerst nur für Immungeschwächte
Die Ständige Impfkommission hat am 24.9. empfohlen, dass Menschen mit geschwächtem Immunsystem eine dritte Impfung erhalten sollen1.
Bei leichter Immunschwächung soll dies 6 Monate nach der Grundimpfung erfolgen (z.B. 6 Monate nach der zweiten Impfung mit Biontech), bei starker Immunschwächung schon 4 Wochen nach der Grundimpfung.
Ab sofort ist auch eine zeitgleiche Verabreichung anderer Impfungen, z.B. einer Grippeimpfung, zusammen mit einer COVID-Impfung möglich.
Was ist mit Menschen über 60 Jahren ohne Immunschwächung?
Eine allgemeine Empfehlung für eine Drittimpfung nach 6 Monaten z.B. ab einem bestimmten Alter wurde (noch) nicht ausgesprochen. Derzeit liegen nicht genügend Daten vor, die einen ausreichenden Nutzen belegen würden. Dies kann sich in den nächsten Wochen aber durchaus noch ändern.
Die Impfung soll nicht vor jeglichen „Impfdurchbrüchen“ schützen, sondern vor schweren Verläufen. Insofern ist der Begriff irreführend, denn eine dank Impfung abgemilderte, nur leicht verlaufende COVID-Infektion ist auch ein Impferfolg, zählt aber in der Statistik als „Impfdurchbruch“.
Aktuelle Zahlen2 zeigen eine COVID-Infektion bei über 60jährigen trotz Impfung in nur 5,6% der Fälle. Entscheidend ist die Anzahl der COVID-Infektionen von über 60jährigen auf Intensivstation: 97,2% sind nicht geimpft und 2,8% sind geimpft. Man kann vermuten, dass die trotz Impfung schwer Erkrankten an entsprechenden Vorerkrankungen litten.
Nebenstehendes Diagramm3 lässt leicht erkennen, dass es derzeit weit überwiegend die Ungeimpften sind, die in Kliniken aufgenommen werden müssen. Insofern ist der Ausdruck „Pandemie der Ungeimpften“ zutreffend.
Anmeldung zur Drittimpfung
Somit können sich folgende Patienten zur COVID-Auffrischimpfung anmelden, falls folgende Erkrankungen oder Medikationen vorliegen (Auswahl, detaillierte Liste siehe Tabelle):
Erkrankungen:
Organtransplantation, Stammzelltransplantation, Dialyse, Krebserkrankungen unter Chemotherapie, Rheumatoide Arthritis, Multiple Sklerose, Lupus erythematodes, Morbus Crohn, Colitis ulcerosa, HIV-Infektion.
Medikation:
Methotrexat, Ciclosporin, Azathioprin, Mycophenolat, Kortisontherapie (systemisch)
Falls Sie sich unsicher sind, ob Sie in die Gruppe der zu impfenden Patienten gehören, melden Sie sich bitte beim Arzt.
Quellen:
1 Epidemiologisches Bulletin des Robert-Koch-Instituts, Nr. 39/2021. Link
2 Wochenbericht des Robert-Koch-Instituts vom 23.09.2021. Link
3 Wochenbericht des Robert-Koch-Instituts vom 02.09.2021. Link

Sonntag, 19.09.2021COVID-Impfung bei Schwangeren und Stillenden
Die Ständige Impfkommission (Quelle s.u.) empfiehlt seit dem 16.9. eine mRNA-COVID-Impfung bei Schwangeren ab dem 2. Trimenon sowie bei Stillenden. Sie empfiehlt außerdem dringend die Impfung von Frauen im gebärfähigen Alter, um eine Immunität zu erreichen, noch bevor eine Schwangerschaft eintritt.
Es wird eine zweifache Impfung mit Biontech (Comirnaty®) im Abstand von 3-6 Wochen oder mit Moderna (Spikevax®) im Abstand von 4-6 Wochen empfohlen.
Ziel ist die Verhinderung von schweren COVID-19-Verläufen sowie Todesfällen, außerdem die Vermeidung COVID-19-bedingter Komplikationen der Schwangerschaft sowie negativer Folgen für das ungeborene Kind.
COVID-19-Infektion bei Schwangeren: höheres Risiko
In der Schwangerschaft sinkt die Anzahl bestimmter Abwehrzellen des Immunsystems (CD4- und CD8-Lymphozyten sowie Killerzellen). Dies kann der Grund für ein erhöhtes Risiko für schwere COVID-19-Verläufe in der Schwangerschaft sein. Auch nimmt das Lungenvolumen im Laufe der Schwangerschaft ab, so dass sich Infektionen der Lunge schwerer auswirken können.
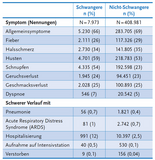
Schwangere müssen bei COVID-19-Infektion in jedem achten Fall in die Klinik aufgenommen werden. Dies ist deutlich häufiger als bei gleichaltrigen nichtschwangeren Frauen (siehe Tabelle). Schwangere werden etwa fünfmal häufiger auf die Intensivstation aufgenommen als Nichtschwangere, und versterben doppelt so häufig wie Nichtschwangere.
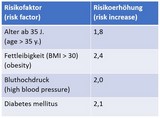
Erkrankungen, die das Risiko eines schweren COVID-19-Verlaufs in der Schwangerschaft erhöhen, sind: Bluthochdruck, Diabetes, Präeklampsie, höheres Alter der Schwangeren sowie höheres Gewicht (s. Tabelle, ein Faktor von 2 bedeutet eine Verdoppelung des Risikos).
COVID-Impfung bei Schwangeren und Stillenden
Die Wirksamkeit der mRNA-Impfungen bei Schwangeren gegen symptomatische Infektionen liegt bei ca. 97%.
Antikörper werden auf das ungeborene Kind übertragen. Es ist möglich, dass das Kind dadurch auch geschützt ist, allerdings ist das noch nicht durch Studien bestätigt. Antikörper finden sich ebenfalls in der Muttermilch. Auch hier ist ein Schutzeffekt möglich, jedoch noch nicht belegt.
Bislang sind keinerlei Fälle bekannt, in denen schwere Nebenwirkungen der COVID-Impfung bei Schwangeren, Stillenden oder deren Kindern aufgetreten wären.
COVID-19 ist für Schwangere deutlich gefährlicher als für nichtschwangere gleichaltrige Frauen. Die Impfung schützt äußerst gut gegen schwere Verläufe der Infektion und ist gut verträglich.
Quelle: Epidemiologisches Bulletin des Robert-Koch-Instituts Nr. 38, 2021, online veröffentlicht am 16.9.2021

Samstag, 28.08.2021COVID-Impfung bei Kindern und Jugendlichen von 12-17 Jahren
Die Ständige Impfkommission empfiehlt1 seit dem 19.8., dass von nun an auch Kinder und Jugendliche von 12 bis 17 Jahren mit einem der mRNA-Impfstoffe gegen COVID geimpft werden (Biontech (Comirnaty®): Impfabstand 3-6 Wochen, Moderna (Spikevax®): Impfabstand 4-6 Wochen).
Allgemeine Impfreaktionen1
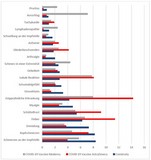
Nach der Impfung fanden sich Schmerzen an der Einstichstelle (91%), Abgeschlagenheit (78%), Kopfschmerzen (76%), Schüttelfrost (49%), Muskelschmerzen (42%), Fieber 24%), Gelenkschmerzen (20%), Schwellung an der Einstichstelle (9%), Rötung an der Einstichstelle (9%), Lymphknotenschwellungen (0,6%). Siehe auch erstes Bild.
Wirksamkeit der Impfung: 100%1
Die COVID-Impfung konnte in der Zulassungsstudie bei Kindern und Jugendlichen in 100% eine COVID-Infektion verhindern.
Myokarditis (Herzmuskelentzündung) nach COVID-19-Erkrankung und nach COVID-Impfung: ein Vergleich
Eine sehr seltene Nebenwirkung der COVID-Impfung kann eine Herzmuskelentzündung (Myokarditis) sein, die im Alter von 12 bis 17 Jahren bei Jungen in 1 von 17.000, bei Mädchen in 1 von 110.000 Fällen auftritt.
Aber auch die Erkrankung an COVID-19 selbst führt zu einer Herzmuskelentzündung (Myokarditis), und dies deutlich häufiger als die COVID-Impfung: Bei Jungen ca. 6mal häufiger, bei Mädchen ca. 23mal häufiger2 (Singer ME et al). Somit ist der Nutzen der Impfung deutlich größer als die Nachteile. Es ist also deutlich riskanter, nicht geimpft zu werden und an COVID-19 zu erkranken (jeder wird in den nächsten 2-3 Jahren an COVID erkranken, s. letzter Artikel). Zweites Bild: erwarteter Verlauf der nächsten Welle gemäß Robert-Koch-Institut1.
PIMS bei Kindern infolge COVID-Erkrankung: 71% auf Intensivstation, 1,7% sterben
COVID-19 führt außerdem bei Kindern und Jugendlichen in Einzelfällen zu einem PIMS3 (Pädiatrisches Inflammatorisches (= entzündliches) Multisystem-Syndrom) (Nikolopoulou et al). Die Häufigkeit wird auf 1 von 2.400 Fälle geschätzt.
39 Studien mit 662 Kindern zeigen4 (Ahmed M et al), dass ein PIMS zu Fieber und in 60% der Fälle zu Schockzuständen führen kann. In 71% der Fälle ist eine Aufnahme auf die Intensivstation nötig. 22% der Kinder müssen beatmet werden. Die Sterblichkeit liegt bei 1,7%. Die Langzeitfolgen eines PIMS sind noch unbekannt.
Long-COVID bei Kindern: jedes 20. Kind ist länger als 4 Wochen krank
Kinder mit Long-COVID leiden an Atemnot, Husten, Energielosigkeit, Schlafstörungen, Herzrhythmusstörungen und anderen Beschwerden. Eine britische Studie5 (Molteni E et al) mit 1734 Kindern zeigt: Fast jedes zwanzigste Kind war für mindestens 4 Wochen, fast jedes 50. Kind mindestens 8 Wochen noch krank.
Zusammenfassung: COVID-19 ist auch für Kinder und Jugendliche gefährlich
Für die Mehrheit der Kinder verläuft COVID-19 mild oder sogar ohne Symptome. Dennoch kommen gefährliche Verläufe vor, und diese sind deutlich häufiger als jegliche bekannte (oder unbekannte) Nebenwirkungen der Impfung.
Eine ausführliche Darstellung finden Sie im Epidemiologischen Bulletin Nr. 33/2021 des Robert-Koch-Instituts.
Quellen:
1 Robert-Koch-Institut, Epidemiologisches Bulletin Nr. 33 vom 19.8.2021
2 Singer ME et al. Risk of Myocarditis from COVID-19 Infection in People Under Age 20 A Population-Based Analysis. Preprint, medRxiv, July 2021.
3 Nikolopoulou et al. COVID-19 in children: where do we stand? Arch Med Res., July 2021
4 Ahmed M et al. Multisystem inflammatory syndrome in children: A systematic review. Lancet, September 2020.
5 Molteni E et al. Illness duration and symptom profile in symptomatic UK school-aged children tested for SARS-CoV-2. The Lancet Child & Adolescent Health. August 2021.

Montag, 09.08.2021COVID-Impfung: ja oder nein? Eine Entscheidungshilfe.
1. Kann ich dauerhaft verhindern, dass ich mich mit Corona anstecke?
2. Was ist schlimmer: COVID-Erkrankung oder COVID-Impfung?
3. Schützt mich die Impfung wirksam gegen COVID-19?
Kurzfassung:
1. Jeder wird sich in den nächsten 1-2 Jahren mit Corona anstecken (Torjesen I).
2. Bei jungen Menschen ist die nach Bedeutung und Häufigkeit wichtigste Nebenwirkung infolge Impfung eine Herzmuskelentzündung. Das Coronavirus selbst bzw. COVID verursachen aber auch eine Herzmuskelentzündung, und zwar mindestens 40mal bis 2000mal häufiger als infolge der Impfung. Dies ist das Ergebnis einer Auswertung der CDC in den USA nach 50 Mio. Impfungen bei 12-29jährigen: 1 Million Impfungen (Biontech/Moderna) verursachen zwar 5 Herzmuskelentzündungen, aber sie retten 6 junge Leben, verhindern bei 73 jungen Menschen eine Aufnahme auf die Intensivstation, vermeiden 922mal überhaupt eine Klinikaufnahme und verhindern schließlich 12500 COVID-Infektionen (Gargano JW et al).
COVID-Impfung: ja oder nein? Ausführliche Antworten.
Niemand in Europa wird dem Coronavirus in den nächsten 1-2 Jahren entkommen (Torjesen I). Egal, wie selten Sie andere Menschen treffen. Und die Masken fallen ja irgendwann (zum Glück) weg. Dazu Prof. Christian Drosten (Virologe Charité Berlin) im NDR Podcast Folge 88 vom 12.5.2021, ab Minute 46:
„Dieses Virus wird endemisch werden, das wird nicht weggehen. Wer sich jetzt aktiv dagegen entscheidet, sich impfen zu lassen, der wird sich unweigerlich infizieren. Da kann man nichts dagegen tun.“
„100 Prozent, nicht 70 oder 80 Prozent, sondern 100 Prozent in der Bevölkerung werden unweigerlich in einem Fenster - das von jetzt noch so anderthalb Jahre läuft - immun werden. Entweder durch die Impfung oder durch eine natürliche Infektion.“
Hier wäre noch zu ergänzen: Immun werden durch eine durchgemachte Infektion kann natürlich mit entsprechenden langfristigen Gesundheitsschäden einhergehen, dazu mehr im nächsten Punkt.
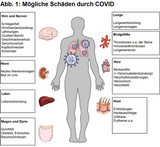
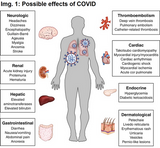
Gesundheitsgefährdung durch COVID
Die auf Abbildung 1 (Gupta A et al) dargestellten Erkrankungen können durch COVID verursacht werden. Dazu gehören Lungenentzündung, Lungenembolie, Thrombose, Herzinfarkt, Schlaganfall und andere schwere Erkrankungen. Zu Long COVID später mehr.
20% aller COVID-Fälle werden in die Klinik aufgenommen. Davon hat jeder Fünfte einen schweren Verlauf, muss also beatmet werden oder verstirbt (Bennett TD et al).
Patienten, die in die Klinik aufgenommen werden müssen, bekommen in etwa 1 von 14 Fällen eine Thrombose und etwa 1 von 10 Fällen eine Lungenembolie (Suh YJ et al). Genauere Daten folgen noch.
COVID verursacht auch Herzmuskelentzündungen (Myokarditis): Eine Studie mit Leistungssportlern zeigte eine Häufigkeit von 1 Myokarditis pro 500 COVID-Fällen (Daniels CJ et al).
Das Risiko für Herzinfarkte und Schlaganfälle ist um 290% erhöht (Mafham M).
Dies ist nur eine Auswahl vieler Gesundheitsrisiken durch COVID. Da es sich um eine neue Erkrankung handelt, sind noch weitere, bisher noch unentdeckte Folgen möglich.
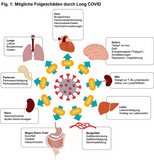
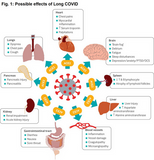
Long-COVID beschreibt Patienten, bei denen nach COVID-Infektion anhaltende Beschwerden für mindestens 4-12 Wochen verbleiben.
Long-COVID betrifft etwa 10%-30% aller Menschen mit durchgemachter Coronainfektion (> 4 Wochen Dauer ca. 30%, > 12 Wochen Dauer ca. 10%) (Alwan NA).
Symptome können sein: Luftnot, Herzrhythmusstörungen, Kraft- und Energielosigkeit, anhaltender Geschmacks- und Geruchsverlust, Konzentrationsstörungen, Schlafstörungen u.a., siehe Fig. 1 (ausführliche Darstellung von Crook H et al).
Auch junge Menschen bleiben nicht verschont. Bereits jetzt leiden in Großbritannien 2 von 1000 aller Kinder von 2-11 Jahren und 5 von 1000 aller Jugendlichen von 12-16 Jahren an Long-COVID (Crook H et al). Wohlgemerkt: Die 1000 beziehen sich auf alle Kinder bzw. Jugendlichen, nicht nur auf die COVID-Fälle.
In Deutschland wären also nach 2 Jahren Pandemie projiziert etwa 20.000 Kinder und 15.000 Jugendliche von Long COVID betroffen, wenn nicht geimpft wird (Statista-Daten).
Nebenwirkungen der COVID-Impfung (nur Biontech)
Bitte vergessen Sie für einen Moment all die irreführenden „Informationen“, die man Ihnen auf Social Media und im Internet aufzwingen möchte, mehr dazu weiter unten.
Die aktuellen Impfstoffe werden durch das Paul-Ehrlich-Institut äußerst genau beobachtet. Es wird jedem Verdacht nachgegangen, jeder mögliche Bezug zur Impfung untersucht. Wenn man eine ganze Nation impft, dann werden mit oder ohne Impfung gesundheitliche Ereignisse beobachtet, denn das Auftreten von Krankheiten ist nun einmal Alltag (für mich selbstverständlich, vielleicht nicht unbedingt für Nicht-Mediziner). Die Kunst besteht darin zu unterscheiden, was durch die Impfung verursacht wurde, und was auch ohne die Impfung aufgetreten wäre.
Bei sorgfältiger Betrachtung sind aufgrund der Bedeutung und Häufigkeit vor allem zwei Nebenwirkungen der Impfung von Biontech zu betrachten: Myokarditis (Herzmuskelentzündung) und anaphylaktische allergische Reaktionen.
Die Häufigkeit einer Myokarditis hängt stark vom Alter ab. Am stärksten betroffen sind männliche Jugendliche von 12-17 Jahren mit 1 Myokarditis bei 20.000 Impfungen. Über alle Altersgruppen gemittelt liegt die Häufigkeit bei 1 Myokarditis bei 1.000.000 Impfungen. (Sicherheitsberichts des Paul-Ehrlich-Instituts vom 30.06.21)
Anaphylaktische allergische Reaktionen traten in (nur) 1 Fall unter 300.000 Impfungen auf (201 Fälle bei 54.898.640 Impfungen bei Biontech, Daten des PEI, s.o.).
Vergleich COVID und COVID-Impfung
Voranstehende Angaben lassen schon erkennen, dass COVID eine gefährliche Infektionskrankheit ist.
Die Gesundheitsfolgen durch COVID sind weitaus häufiger und gefährlicher als jegliche Nebenwirkungen durch eine Impfung.
Einem direkten Vergleich zwischen COVID-Impfung und COVID-Erkrankung ähnlich ist die Betrachtung der bedeutsamsten Nebenwirkung der Impfung, nämlich einer Myokarditis (Herzmuskelentzündung):
Nach Impfungen trat eine Myokarditis in 1 von 20.000 Impfungen bei männlichen Jugendlichen auf bzw. in 1 von 1.000.000 Personen jeglichen Alters (Daten des PEI, s.o.).
Im Vergleich: Infolge von COVID-Infektion ist bei Leistungssportlern eine Herzmuskelentzündung bei 1 von 500 Personen aufgetreten (Daniels CJ et al).
Somit trat also eine Herzmuskelentzündung aufgrund einer COVID-Erkrankung einfach gesagt 40 bis 2000mal häufiger auf, als dass dies infolge einer Impfung passierte.
Der Nutzen der Impfung zeigt sich außerdem in einer Auswertung der CDC von 52 Millionen in den USA geimpften jungen Menschen von 12-29 Jahren (Gargano JW et al): Pro 1 Million Impfungen traten 5 Herzmuskelentzündungen auf. Dafür aber wurden 6 Todesfälle durch COVID verhindert, außerdem 73 Aufnahmen auf Intensiv vermieden und 922 Klinikaufnahmen nicht notwendig (s. Table 2).
Man kann also schlussfolgern: Selbst, wenn man die für junge Menschen relevanteste Nebenwirkung der COVID-Impfung betrachtet, so ist die COVID-Infektion doch eindeutig gefährlich, die Impfung hingegen hat ein tragbares minimales Risiko.
Missverständnisse rund um die COVID-Impfung
Leider funktioniert unser Verstand so, dass sich ein erster Eindruck stark festsetzt und nicht so einfach durch nachfolgende Information korrigiert werden kann. Das gibt Leuten, die sich völlig abwegige Theorien ausdenken und falsche Informationen verbreiten, einen wirksamen Zeitvorteil. Und deren Theorien basieren auf keinerlei belastbaren Belegen, sondern nur auf angsteinflößenden Botschaften.
Das Verbreiten von solchem Unsinn ist leider viel einfacher als solide Wissenschaft. Vince Ebert (Kabarettist und Physiker) sagt dazu:
Die wissenschaftliche Methode braucht Zeit, aber sie ist der einzig verlässliche Weg, um Behauptungen auf stabile Beine zu stellen. Nochmals dazu Vince Ebert (Quelle s.o.):
Mit diesem Wissen gelingt es uns sicherlich leichter, den ersten (falschen) Eindruck zu korrigieren und durch richtige Informationen zu ersetzen. Und das ist in der Pandemie von kritischer Bedeutung, denn es schützt unsere Gesundheit, unter Umständen auch unser Leben, ganz bestimmt aber das Leben besonders gefährdeter Mitmenschen.
Thema Fruchtbarkeit
Es gibt nichts, aber auch gar nichts, was irgendeinen Zusammenhang zwischen Impfung und Fruchtbarkeit andeuten würde. Deshalb ist diese Behauptung einerseits besonders erstaunlich, andererseits gar nicht: Fruchtbarkeit ist ein hochemotionales Thema, und bekanntlich schicken Emotionen den Verstand in den Urlaub, so dass logische Argumente nicht mehr wahrgenommen werden.
Tatsache ist: Wenn es ein Risiko gäbe, dann hätte man das schon längst wissenschaftlich belegen können. Hat man aber nicht. Der Sicherheitsbericht des Paul-Ehrlich-Instituts kann nichts in dieser Richtung feststellen.
Zum Hintergrund: Absurde Behauptungen stellen die These auf, dass das bei der Impfung verabreichte Spike-Protein eine Ähnlichkeit zu Syncytin-1 hätte, einem Protein, das für die Fruchtbarkeit eine Rolle spielen soll. Diese Ähnlichkeit gibt es aber gar nicht. Und wenn es sie gäbe, dann müssten ja all die Menschen, die sich mit COVID angesteckt haben, noch viel schwerere Folgen tragen, denn bei ihnen wird der Körper in einer unvergleichlich größeren Menge von Spike-Proteinen überschwemmt (einschließlich der Genitalien!), während es bei der Impfung nur eine winzige Menge ist, die ausschließlich im Oberam verbleibt. Und natürlich enthält die Impfung kein Virus, hingegen wird der Körper bei der Infektion von einem gefährlichen, lebenden und vermehrungsfähigen Virus angegriffen.
Mehr dazu auch von Prof. Sandra Ciesek (Virologin Universität Frankfurt) im Coronavirus Update Podcast ab Minute 65, zu lesen hier.
Es kann nicht ausgeschlossen werden, dass eine Infektion mit dem Coronavirus Potenzstörungen verursacht. Eine Studie mit 100 Personen (Sansone A et al) zeigte ein über fünfmal häufigeres Vorkommen von Potenzstörungen bei an COVID erkrankten Personen als bei Gesunden. Allerdings ist die Studie klein, dennoch in diesem Zusammenhang relevant.
Thema Genveränderung
Die Impfung von Biontech basiert auf mRNA, einer einfachen Bauanleitung für Proteine. Das hat mit der DNA der Zelle nichts zu tun, die mRNA hat nicht einmal Zugang zum Zellkern, wo sich die DNA befindet.
Die mRNA erfüllt nur ihren Zweck: Sie führt zur Bildung von Spike-Proteinen, damit das Immunsystem lernt, wie dieser Bestandteil des Coronavirus aussieht, so dass es für die eventuell folgende wirkliche Infektion bereits Antikörper und andere Verteidigungsoptionen bereit hat.
Das Coronavirus hingegen geht durchaus in den Zellkern, kann die DNA verändern und "versklavt" die Zelle für die eigenen Zwecke. Viele eigentliche Zellfunktionen und Verteidigungswege werden abgeschaltet. Stattdessen wird die Zelle gezwungen, das zu tun, was für die Virusvermehrung förderlich ist (Scudellari M).
Und übrigens haben die Gene von Muskelzellen des Oberarms, in den die Impfung eingespritzt wird, nichts mit den Genen in unseren Keimzellen, also Spermien und Eizellen, zu tun. Dorthin gelangt die Impfung nicht. Hingegen gelangt das Coronavirus bei einer Infektion mutmaßlich überall hin.
Langzeiteffekte von COVID-Impfung und COVID-19-Erkrankung
Die Nebenwirkungen einer Impfung sind in den ersten Tagen und Wochen zu erwarten, maximal nach 3 Monaten. Es ist äußerst unwahrscheinlich, dass nach über einem Jahr und länger noch weitere Effekte auftreten. Das ist ein Erfahrungswert von anderen Impfungen.
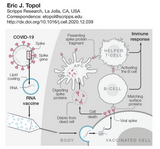
Wenn man den Mechanismus der Impfung betrachtet, wird es einem besser klar, warum spätere negative Effekte nicht zu erwarten sind. Daher mehr dazu auf nebenstehender Übersicht von Eric Topol bzw. diesem längeren Artikel zu Impfungen allgemein (Pollard AJ et al).
Hingegen sind bei einer Coronainfektion durchaus Langzeitnebenwirkungen infolge der Erkrankung zu erwarten, siehe Long COVID, aber auch Schäden durch die durch COVID verursachten direkten Erkrankungen (Lungenentzündung, Thrombosen etc.). Und da es sich um eine neue Erkrankung handelt, ist das, was jetzt schon an langfristigen Gesundheitsschäden bekannt ist, wahrscheinlich noch nicht alles.
Insofern sollten uns Langzeitschäden infolge einer Coronainfektion viel mehr Sorgen bereiten, denn diese sind leider zahlreich und nachgewiesen. Die Impfung hingegen ist nach einer Beobachtungszeit von mittlerweile ca. 14 Monaten sehr gut verträglich (Neueste Daten des Biontech-Impfstoffs).
Hier die Zahlen aus unserer Praxis: Etwa 1300 Impfungen, keine problematischen Nebenwirkungen. Hingegen etwa 100 COVID-Infektionen, darunter 2 Todesfälle und 15 Fälle von Long-COVID, vor allem bei jungen Menschen.
Geschwindigkeit der Impfstoffentwicklung
Siehe hierzu mein Artikel.
Coronatests sprechen auch nach Impfung an
Sowohl Schnelltests als auch PCR-Tests funktionieren auch nach einer Impfung. Schnelltests weisen Protein-Bruchstücke des Virus nach, die PCR hingegen DNA-Bruchstücke.
Die von der Impfung ausschließlich im Oberarm produzierten Protein-Bruchstücke verschwinden nach wenigen Tagen. Daher funktionieren Tests auch nach der Impfung.
COVID-19 ist real und kostet Menschenleben
Nebenstehende Daten des EuroMOMO für Europa zeigen, wie sich die Coronapandemie auf die Sterberate ausgewirkt hat.
Der graue Bereich ist die „normale“, zu erwartende Sterberate. Die gestrichelte rote Linie würde eine bereits auffällige Abweichung anzeigen. Es ist deutlich zu erkennen, dass sowohl im Frühjahr 2020 als auch im Herbst und Winter 2020/2021 die Sterberate die rote Linie weit überschritten hat und somit ganz deutlich angestiegen ist. Der Zusammenhang zur Coronapandemie ist also offensichtlich, somit ist also auch klar: COVID-19 hat bereits sehr viele Menschenleben gekostet.

Freitag, 09.07.2021
Kreuzimpfung mit Biontech nach AstraZeneca: eine taktische Entscheidung.
etwas überraschend hatte die ständige Impfkommission letzte Woche empfohlen (Quelle), dass Menschen jeglichen Alters nach einer ersten Impfung mit AstraZeneca (Vaxzevria®) eine zweite Impfung mit Biontech (Comirnaty®) erhalten sollen.
Jetzt liegt die wissenschaftliche Begründung für die Empfehlung (endlich) vor:
1. Aktuelle Studien scheinen zu belegen, dass nach einer Kreuzimpfung („heterologe Impfung“), also einer Verabreichung von Biontech als Zweitimpfung nach einer Erstimpfung mit AstraZeneca höhere Antikörperspiegel erzielt werden als bei einer Impfung mit AstraZeneca bei der ersten und zweiten Gabe („homologe Impfung“).
2. Eine einzelne Impfung, gleich mit welchem Impfstoff, schützt deutlich schlechter vor der Delta-Variante, als eine vollständige Impfung. Daher ist die rasche Erreichung einer vollständigen Impfung dringlich, und diese ist mit Biontech nach AstraZeneca möglich, offenbar ohne einen Verlust an Impfschutz durch Verkürzung des Impfabstandes (von 12 auf bis zu 4 Wochen) zu riskieren.
3. „Wenn der Termin für die 2. Impfstoffdosis Vaxzevria ("AstraZeneca") in Kürze ansteht, kann dieser durchaus akzeptiert werden, da eine zweimalige Vaxzevria-Impfung (homologes Vax/Vax-Schema) ebenfalls sehr gut vor schweren Infektionen mit der Delta-Variante des SARS-CoV2-Virus schützt.“
Kritik:
2. In dem Artikel heißt es daher selbstkritisch: „Ob diese im Labor gemessene bessere Immunantwort auch tatsächlich eine bessere klinische Schutzwirkung erzielt, ist derzeit noch nicht bekannt.“ Das heißt, mehr Antikörper bedeuten nicht zwangsläufig, dass man sich dann auch weniger wahrscheinlich mit COVID ansteckt, denn das Immunsystem ist sehr komplex und lässt sich nicht ohne Weiteres auf einzelne Parameter herunterbrechen.
3. Es ist wahrscheinlich, aber nicht sicher, dass ein verkürzter Impfabstand zwischen AstraZeneca und Biontech genauso gut schützt wie ein „normaler“ Abstand von 12 Wochen.
4. Es liegen keine Langzeitdaten zu einer Kreuzimpfung vor, so dass auch keine sichere Aussage zur Dauer des Impfschutzes gemacht werden kann.
5. Etwas überraschend ist die Empfehlung zur Kreuzimpfung durch die Ständige Impfkommission vor dem Hintergrund, dass die Kommission sonst ziemlich konservativ entscheidet, siehe Impfung von Schwangeren und Kindern. In anderen Ländern wird zum Beispiel keine solche Kreuzimpfung empfohlen, hingegen werden Schwangere und Kinder bereits umfassend geimpft.
Zusammenfassung:
Mit den aktuell vorliegenden Daten erscheint mir eine Kreuzimpfung mit Biontech nach AstraZeneca sinnvoll, wenn auch mit o.g. Vorbehalten. Insofern spreche ich mich tendenziell eher dafür aus. Ausschlaggebend ist für mich der Wunsch des (informierten) Patienten.
Erinnern möchte ich aber auch daran, dass es entscheidend ist, ob man sich überhaupt impfen lässt oder nicht. Hingegen handelt es sich bei den Erwägungen bezüglich Kreuzimpfung um Feinheiten mit potenziellen Vorteilen, die man nutzen kann, aber nicht muss.
Mittwoch, 21.04.2021
AstraZeneca: Mein letzter Kommentar.
Die Punkte auf der linken Seite zeigen, bei wie vielen Menschen von 100.000 dank der Impfung mit AstraZeneca eine Aufnahme auf die Intensivstation vermieden wurde, weil die Impfung den Körper vor einem schweren Verlauf geschützt hat.
Die Punkte auf der rechten Seite zeigen, bei wie vielen Menschen von 100.000 infolge der Impfung eine schwere Nebenwirkung aufgetreten ist.
Selbst bei wenigen Coronainfektionen im Land, also einer geringen Inzidenz, zeigt sich auf der ersten Abbildung, dass bei Menschen über 60 Jahren die Impfung einen 70fach höheren Nutzen als ein Risiko hat (die Anzahl verhinderter Aufnahmen auf Intensivstation ist 70mal höher als die Anzahl von schweren Nebenwirkungen). Erst ab einem Alter von kleiner 30 Jahren ist der potenzielle Schaden größer als der Nutzen durch die Impfung. Dies ist auch der Grund, warum in Großbritannien der Impfstoff von AstraZeneca nicht mehr an Menschen unter 30 Jahre verimpft wird, jedoch an alle anderen Menschen über 30 Jahre.

Sonntag, 18.04.2021
Nebenwirkungen von COVID-19-Impfungen: Die Fakten.
Zur Erinnerung: Das Risiko eines tödlichen Verlaufs von COVID-19 bei Menschen unter 35 Jahren liegt bei 1 : 10.000. COVID-19 bleibt also auch bei jungen Menschen gefährlicher als jedes Risiko durch Impfungen. Nicht zu vergessen sind langfristige Leistungseinschränkungen nach COVID-19-Infektion in 1 : 10 Fällen ("Long-COVID").
Aus ärztliche Perspektive sind die Unterschiede (siehe Abbildung 2) irrelevant angesichts des hohen Gesundheitsrisikos durch eine COVID-19-Erkrankung. Man erinnere sich bitte daran, dass das Sterberisiko an COVID-19 für Menschen über 60 Jahre bei 1:28 liegt, insofern sind die oben genannten Häufigkeiten von Nebenwirkungen entsprechend einzuordnen.
Die Impfung mit AstraZeneca ("Vaxzevria") beschert etwas häufiger grippeartige Symptome, dafür treten deutlich weniger allergische Reaktionen auf als bei Biontech (etwa halb so viele). Bei Menschen über 60 Jahren bestehen ansonsten keine relevanten Unterschiede zwischen den zwei Impfstoffen bezüglich Nebenwirkungen, insbesondere nicht bezüglich Thrombosen.

Mittwoch, 31.03.2021
AstraZeneca: Was ist da los?
die Verwirrung und Beunruhigung bezüglich des Impfstoffs AstraZeneca kann ich sehr gut verstehen. Daher in Kürze ein paar Antworten.
Warum war der Impfstoff zu Beginn gerade für Ältere nicht zugelassen?
Zu dem Zeitpunkt (Januar 2021) waren die Daten von älteren Menschen in der Studie noch nicht ausreichend für eine Beurteilung der Wirksamkeit, daher gab es nur eine Zulassung für Patienten unter 65 Jahren.
Warum gab es immer wieder neue Zahlen zur Wirksamkeit?
Wir alle erleben Forschung live. Es ist ganz normal, dass ständig neue Daten analysiert werden, und das braucht Zeit. Es entsteht das Bild eines scheinbaren Chaos durch die übertriebene und schrille Darstellung in den Medien, und das ist nicht gut. Die Wirksamkeit hingegen ist sehr gut (siehe mein Artikel dazu).
Was ist mit den Häufungen von Hirnvenenthrombosen?
Wenn viele Millionen Menschen beobachtet werden, dann werden ganz viele Krankheiten und Todesfälle beobachtet. Das gehört zum täglichen Leben, es ist nur im Gedächtnis von Nicht-Medizinern vielleicht nicht so präsent.
Die eigentliche Frage ist hingegen, ob ein ursächlicher Zusammenhang zum Impfstoff besteht oder nicht.
Deutschland ist der Meinung, dass die Häufungen so stark sind, dass eine Einschränkung der Zulassung (jetzt nur ab 60 Jahre) erforderlich ist, bis die Frage der Ursächlichkeit genauer untersucht ist.
England hingegen beobachtet deutlich weniger Hirnvenenthrombosen und hat daher keine Veränderung in der Zulassung vorgenommen.
Was stimmt denn jetzt? Verursacht die Impfung Hirnvenenthrombosen?
Das ist unbekannt und wird untersucht. Es gibt ein vorläufiges Erklärungsmodell, das von einem, einfach gesagt, „allergischen“ Vorgang ausgeht: Es werden Antikörper gebildet, die die Blutplättchen dazu veranlassen, sich zu verklumpen, wodurch eine Thrombose entsteht (Greinacher et al).
Durch welchen Bestandteil der Impfung genau diese „Allergie“ ausgelöst wird, ist noch unklar. Es kann ein Bestandteil des „Transporters“ (Vektors), also des Adenovirus sein, das den eigentlichen Wirkstoff der Impfung in den Körper bringt. In dem Fall wäre entweder nur der Impfstoff von AstraZeneca betroffen oder aber alle Adenovirus-Impfstoffe (also auch „Sputnik“ und „Johnson & Johnson“).
Wenn aber das Spike-Protein, also der Wirkstoff der Impfung selbst die Ursache darstellt, dann wären alle derzeit zugelassenen Impfstoffe betroffen, also auch Biontech und Moderna. Allerdings wird das Spike-Protein bei der Corona-Infektion natürlich in unvergleichlich größerer Menge in den Körper freigesetzt, und das überall und nicht bl0ß im Oberarm.
Wie ist das Risiko einzuschätzen?
Bislang gibt es 31 Verdachtsfälle von Hirnvenenthrombosen bei 2,8 Millionen in Deutschland mit AstraZeneca geimpften Menschen (RKI-Statistik).
Das ist also 1 Verdachtsfall auf ca. 90.000 Geimpfte.
Dem stehen 76.000 Corona-Todesfälle bei 2,8 Millionen in Deutschland Infizierten gegenüber.
Das sind also 2443 Corona-Tote auf 90.000 Infizierte.
Sprich, altersunabhängig hat man ein 2443 mal höheres Risiko, an Corona zu versterben, als durch die Impfung eine Hirnvenenthrombose zu erleiden – wenn sie denn wirklich durch die Impfung verursacht ist.
Je älter man ist, desto höher ist das Risiko durch Corona und umso niedriger ist es durch eine (bislang nur vermutete) Gefährdung infolge der Impfung.
Corona ist also unvergleichlich gefährlicher als die Impfung. Und wird sind noch nicht am Ende der Pandemie angelangt. Alle, die noch nicht geimpft sind, können sich daher noch infizieren und entweder daran sterben, oder, was noch viel häufiger vorkommt als der Tod, einen bleibenden Schaden durch die Infektion erleiden (Long-COVID bei bis zu 10% der Fälle, Übersichtsarbeit).
Was also tun? Warten auf einen anderen Impfstoff?
Für jüngere Menschen gibt es andere Impfstoffe als AstraZeneca. Wir wissen allerdings nicht, ob diese anderen Impfstoffe möglicherweise auch (sehr seltene) Probleme verursachen, die wir einfach noch nicht kennen. Gäbe es auf der ganzen Welt nur den Impfstoff von AstraZeneca, wäre es ganz einfach: Unbedingt impfen! Corona ist, stark vereinfacht, mindestens 2443 mal schlimmer, und das ist untertrieben durch Weglassen der Gesundheitsfolgen durch COVID-19.
Solange es aber andere Impfstoffe gibt, wird sich immer die Frage stellen: Warten auf einen anderen Impfstoff? Warten hieße aber, nicht geimpft zu sein und in der Zwischenzeit zu riskieren, sich mit Corona zu infizieren. Und das wäre, wie erläutert, deutlich gefährlicher, insbesondere je älter der betroffene Mensch ist. Genau deshalb empfiehlt das RKI eine Impfung ab 60 Jahren, weil das Risiko einer Hirnvenenthrombose dann deutlich geringer, hingegen das Risiko durch Corona deutlich höher ist.
Fazit
Warten wir also auf die wissenschaftlichen Erkenntnisse der nächsten Wochen. Bis dahin bleibt AstraZeneca für jüngere Menschen ausgesetzt. Ich empfehle aber dringend, keine vorschnellen Schlüsse zu ziehen und einen sehr guten Impfstoff für schlecht oder gar gefährlich zu erklären, ohne dass ausreichende Daten vorliegen.
Bleiben wir also besser sachlich und ruhig. Lassen wir uns durch die Medien nicht zu Extremen hinziehen.
Ich werde berichten.

Samstag, 27.03.2021
Corona-Impfung in der Praxis
wir werden voraussichtlich ab dem 07.04. in unserer Praxis mit den Impfungen gegen Corona beginnen.
Sie brauchen sich nicht zu melden: Wir rufen Sie an und vereinbaren einen Termin zur Impfung. Zunächst werden ausschließlich Patienten über 80 Jahre geimpft.
Impfreihenfolge:
Es erfolgt eine Priorisierung nach dem Risiko, eine schwere, lebensbedrohliche COVID-Erkrankung zu erleiden. Ab dem 60. Lebensjahr aufwärts wird an erster Stelle nach dem Alter priorisiert, entsprechend der Risikoeinschätzung des Robert-Koch-Instituts, Epidemiologisches Bulletin, Nr. 2, 2021: „Daher wird angenommen, dass für jüngere Menschen (< 60 Jahre) auch bei Vorliegen einer Vorerkrankung die Wahrscheinlichkeit an COVID-19 zu sterben deutlich niedriger ist als bei älteren Menschen, unabhängig davon, ob sie vorerkrankt sind oder nicht.“
Zweiter Sortierungsfaktor der Dringlichkeit sind die Vorerkrankungen, die nach den Angaben des RKI (s. Tabelle, Quelle wie oben) eine Priorisierung bedingen. Die angegebene Risikosteigerung infolge Vorerkrankung wird in das Gesamtrisiko (Alter und Vorerkrankung) einkalkuliert.
Dieses (für mich aufwendige) Vorgehen gewährleistet, dass die am stärksten gefährdeten Menschen zuerst geimpft werden.
Wer 60-80 Jahre alt ist, kann sich gern unter corona(at)praxis-dr-lahdo.de melden. Wir möchten gern wissen: Wurden Sie schon geimpft oder haben schon einen Termin im Impfzentrum? Falls nicht, möchten Sie bei uns geimpft werden?
Patienten unter 60 Jahre möchten bitte noch warten, bis wir Sie auf dieser Homepage zum Handeln auffordern.
Wir impfen ausschließlich Patienten, die bereits in unserer Praxis bekannt sind. Andere Patienten verweisen wir höflich auf den eigenen Hausarzt oder das Impfzentrum.
- Biontech/Pfizer und Moderna (mRNA-Impfstoffe): Aufklärungsmerkblatt, Einwillingungsbogen, andere Sprachen
- Astra Zeneca und Johnson&Johnson (Vektor-Impfstoffe): Aufklärungsmerkblatt, Einwilligungsbogen

Donnerstag, 18.03.2021
EMA: Nutzen der AstraZeneca-Impfung überwiegt die Nachteile
Der zuletzt genannte Punkt muss also weiter beobachtet und bewertet werden. Das Paul-Ehrlich-Institut bestimmt darüber, ob in Deutschland wieder mit dem Impfstoff von AstraZeneca geimpft werden kann. Eine Stellungnahme wird kommende Woche erwartet, möglicherweise wird aber bereits ab morgen wieder mit dem Impfstoff von AstraZeneca geimpft.

Montag, 15.03.2021
Kommentar zu fraglichen Auffälligkeiten beim Impfstoff von AstraZeneca
derzeit besteht in den Medien viel Verwirrung und Unsicherheit bezüglich des Corona-Impfstoffs von AstraZeneca. Daher hier der aktuelle Sachstand.
Das Paul-Ehrlich-Institut (PEI) ist in Deutschland für die Überwachung der Sicherheit von Impfstoffen verantwortlich.
Das PEI meldet heute zur aktuellen Situation: Es wird eine „Häufung einer speziellen Form von sehr seltenen Hirnvenenthrombosen […] mit einem Mangel an Blutplättchen […] in zeitlicher Nähe zu Impfungen mit dem COVID-19-Impfstoff AstraZeneca“ beobachtet.
Das PEI empfiehlt eine ärztliche Vorstellung, wenn Geimpfte sich „mehr als vier Tage nach der Impfung zunehmend unwohl fühlen – z.B. mit starken und anhaltenden Kopfschmerzen oder punktförmigen Hautblutungen.
Es lässt sich nicht sagen, ob ein ursächlicher Zusammenhang zur Impfung besteht, grundsätzlich erscheint das allerdings sehr unwahrscheinlich.
Auch die Häufigkeit derartiger Ereignisse lässt eher nicht an einen Zusammenhang denken. Dazu das PEI vor vier Tagen: Es lagen „30 Fälle von thromboembolischen Ereignissen bei mehr als 5 Millionen mit dem AstraZeneca-Impfstoff geimpften Personen“ vor. „Diese Anzahl ist nicht höher als die Zahl der thromboembolischen Ereignisse, die statistisch zufällig in der exponierten Bevölkerung auch ohne Impfung vorkommen würden“.
Zusammenfassung:
Es gibt Auffälligkeiten, die sich noch nicht sicher einordnen lassen. Diese sind sehr selten und zahlenmäßig wahrscheinlich nicht häufiger als bei Nicht-Geimpften (30 von 5 Millionen). Eine erhöhte Aufmerksamkeit ist sicherlich gerechtfertigt. Dennoch freuen wir alle uns, wenn sich die Bedenken bei diesen doch sehr seltenen Ereignissen wieder in Luft auflösen.

Sonntag, 14.03.2021
Impfstoff Johnson & Johnson "Ad26.CoV.S"
Liebe Patienten,
mit „Ad26.CoV.S“ ist ein weiterer Impfstoff in der EU zugelassen (CDC Weekly vom 05.03.2021).
Zusammenfassung:
Auch hier handelt es sich – wie beim AstraZeneca-Impfstoff – um einen Vektorimpfstoff mit einem Adenovirus als Träger, der mit dem Spike-Protein des Coronavirus „programmiert“ ist.
Es wurden Daten von 2.650 von 43.783 Probanden ausgewertet. In der Placebogruppe traten 50 COVID-Fälle auf, in der Verumgruppe (echter Impfstoff) 18 Fälle, so dass sich eine Wirksamkeit von 66% ergibt.
Gegenüber schweren Verläufen wurde eine Wirksamkeit von 82%, bezüglich Klinikaufnahmen 100% erreicht.
Fieber als Impfreaktion trat bei 9% der Geimpften auf. Impfnebenwirkungen waren minimal und mit denen der anderen Impfstoffe vergleichbar, schwere Fälle lagen mit 0,4% sowohl beim Impfstoff als auch beim Placebo gleichauf.
Bewertung:
Mit jedem zusätzlich zugelassenen wirksamen Impfstoff können wir einen größeren Anteil der Bevölkerung schneller schützen und umso rascher zu einem „normalen Leben“ zurückkehren.

Donnerstag, 25.02.2021
Wirksamkeit des Impfstoffs ChAdOx1 (AstraZeneca) abhängig vom Impfabstand
es gibt nun wichtige zusätzliche Ergebnisse zum o.g. Impfstoff (Originalarbeit Lancet, 19.02.2021).
Zusammenfassung:
Es wurden Daten von 17178 Probanden ausgewertet. Davon wurden 8597 Personen mit ChAdOx1 geimpft. In der Gruppe der Geimpften musste kein einziger Patient wegen einer COVID-19-Infektion in die Klinik aufgenommen werden.
Bewertung:

Samstag, 06.02.2021
Corona-Impfstoffstudie des Gamaleya-Instituts, Impfstoff „Sputnik V“
es liegt eine Zwischenauswertung o.g. Phase-III-Studie vor, publiziert am 02.02.2021 (Originalarbeit).
Zusammenfassung:
- Daten von 19.866 Probanden wurden ausgewertet. 75% erhielten den COVID-Impfstoff „Sputnik V“, 25% erhielten ein Placebo.
- Es wurden zwei Dosen im Abstand von 21 Tagen verabreicht.
- Es wurden 78 COVID-Infektionen beobachtet, davon 16 unter den mit Sputnik V Geimpften und 62 in der Placebo-Gruppe.
- Daraus ergibt sich eine Wirksamkeit des Impfstoffs von 92%.
- 11% der Probanden waren über 60 Jahre alt. Mindestalter war 18 Jahre.
- Es traten 20 mittelschwere bis schwere COVID-Fälle auf, die sämtlich in der Placebo-Gruppe auftraten.
- Die Impfreaktion bestand in grippeartigem Krankheitsgefühl, lokaler Hautreaktion, Kopfschmerzen und Abgeschlagenheit.
- Nebenwirkungen waren selten und gleich häufig bei Impfung und Placebo (0,6%), Todesfälle traten ebenfalls in beiden Gruppen gleich häufig auf (<0,1%).
Bewertung:
Dennoch: In einem Land wie Russland kann eine politische Einflussnahme auf Wissenschaftler nicht ausgeschlossen werden. Sämtliche Untersuchungen fanden leider nur in der Stadt Moskau statt (zum Vergleich: AstraZeneca untersuchte in vielen Städten Großbritanniens, Südafrikas und Brasiliens). Diesbezüglich ist für mich die Einschätzung der EMA (Europäische Zulassungsbehörde für Medikamente) ausschlaggebend.
Vom Wirkprinzip und Studiendesign her ist das o.g. Ergebnis aber durchaus realistisch. Trotzdem wären Daten aus Ländern mit verlässlichen Medien hilfreich, um Vertrauen zu schaffen. Einmal mehr zeigt sich, wie wichtig es auch in nicht-politischen Fragen ist, in einem freiheitlichen Rechtsstaat zu leben.

Samstag, 30.01.2021
Corona-Impfstoff von Oxford/AstraZeneca: ChAdOx1 (AZD1222)
es liegt eine Zwischenauswertung o.g. Studie vor, publiziert am 09.01.2021 (Originalarbeit). Da die Ergebnisse etwas komplexer sind, habe ich diese in eine Kurzversion und einen Detailabschnitt unterteilt.
Kurzversion:
- 11.636 Probanden wurden ausgewertet, eine Hälfte erhielt den COVID-Impfstoff ChAdOx1, die andere Hälfte nicht.
- Es wurden 98 COVID-19-Infektionen beobachtet, davon 27 unter den mit ChAdOx1 geimpften und 71 in der nicht damit geimpften Gruppe.
- Daraus ergibt sich eine Wirksamkeit des Impfstoffs von 62%.
- 10 COVID-Fälle mussten in die Klinik aufgenommen werden. Zwei davon verliefen schwer, einer tödlich. Alle 10 Fälle waren in der Gruppe, die nicht gegen COVID geimpft wurden.
- Die Nebenwirkungen der Impfung waren vergleichbar mit denen anderer gängiger Impfungen. Erwähnt werden sollte eine einzelne allergische Reaktion (Anaphylaxie) in der Studie.
Zusammenfassung:
Die Wirksamkeit des COVID-Impfstoffs ChAdOx1 scheint schlechter zu sein als die der mRNA-Impfstoffe von Biontech/Pfizer und Moderna, auch wenn die Wirksamkeit der Standarddosis von 62% die WHO-Anforderung (> 50%) erfüllt.
Ein mäßig wirksamer Impfstoff ist besser als gar kein Impfstoff, insbesondere wenn der vorliegende Impfstoff offenbar Klinikaufnahmen und Todesfälle verhindern kann. ChAdOx1 erfüllt also seinen Zweck.
Die endgültigen Ergebnisse sind noch abzuwarten. Bis dahin ist dieser Impfstoff meiner Einschätzung nach bei 18-55jährigen einsetzbar, aber eher 2. Wahl im Vergleich zu den mRNA-Impfstoffen. Wie häufig er tatsächlich zum Einsatz kommen wird, hängt davon ab, welche anderen Impfstoffe zur Verfügung stehen werden, und wie gut die Wirksamkeit dieser sein wird.
Details für Interessierte
- Die eine Hälfte der Probanden erhielt den COVID-19-Impfstoff ChAdOx1, die andere Hälfte hingegen entweder einen Impfstoff gegen Meningitis (Hirnhautentzündung, Serotypen ACWY) oder ein Placebo.
- Unabsichtlich erhielt ein Teil der Probanden bei der ersten Impfung nur die halbe Dosis (im Folgenden „Niedrigdosis-Gruppe“, 2.741 Probanden), der Großteil der Probanden hingegen die volle Dosis (im Folgenden „Standarddosis-Gruppe“)
- In der Standarddosis-Gruppe gab des 98 Fälle von COVID-19, davon 27 in der Gruppe mit dem Impfstoff ChAdOx1, hingegen 71 in der Vergleichsgruppe. Somit ergibt sich in der Standarddosis-Gruppe eine Wirksamkeit des Impfstoffs von 62%.
- In der Niedrigdosis-Gruppe gab es 33 Fälle von COVID-19, davon 3 in der Gruppe mit dem Impfstoff ChAdOd1, hingegen 30 in der Vergleichsgruppe. Somit ergibt sich in der Niedrigdosis-Gruppe eine Wirksamkeit des Impfstoffs von 90%.
- Unter allen ausgewerteten Fällen gab es 10 COVID-19-Fälle, die in die Klinik aufgenommen werden mussten. Zwei Fälle waren schwer, ein Fall verlief tödlich. Alle 10 Fälle traten in der Vergleichsgruppe ohne den COVID-Impfstoff ChAdOx1 auf.
Nebenwirkungen:
- Leider gibt es (noch) keine detaillierte Aufstellung der Häufigkeit typischer Impfreaktionen (Armschmerzen, Gliederschmerzen, Fieber etc.).
- Nebenwirkungen in der Gruppe mit dem COVID-Impfstoff ChAdOx1 sind vergleichbar mit denen der Vergleichsgruppe: nach Organklassen sortiert finden sich 84 gegenüber 91 Fällen mit Nebenwirkungen, nach Nebenwirkungen mit besonderer Bedeutung sortiert finden sich 95 gegenüber 126 Fällen.
- Zusammenfassend liegen zahlenmäßig weniger Fälle mit Nebenwirkungen in der Gruppe mit dem COVID-Impfstoff vor. Hervorzuheben ist eine einzelne allergische Reaktion (Anaphylaxie) auf ChAdOx1 unter 12.021 Geimpften.
Kritik:
- 88% der ausgewerteten Fälle waren 18-55 Jahre alt. In der Analyse selbst heißt es ganz klar, dass eine Aussage über die Wirksamkeit des Impfstoffs bei älteren Menschen mit den vorliegenden unvollständigen Daten noch nicht möglich ist. Somit halte ich die Position der STIKO für gut begründet, den Impfstoff für Ältere derzeit (noch) nicht zuzulassen.
- Bei 2741 Teilnehmern erfolgte die Verabreichung der zwei Dosen im Durchschnitt mit 69 Tagen Abstand statt mit geplanten 28 Tagen.
- Es ist nicht ganz klar, warum die Wirksamkeit mit der niedrigeren Dosis besser zu sein scheint als mit der Standarddosis. Zur Erläuterung muss man den Wirkmechanismus kennen. Der Impfstoff besteht aus einem Schimpansen-Erkältungsvirus (ChAd1), welches die genetische Information des Spike-Proteins von SARS-CoV-2 transportiert. Normalerweise kennt unser Immunsystem dieses Virus nicht. Sobald es dieses Erkältungsvirus bei der Impfung aber nun erstmals „sieht“, bildet es Antikörper dagegen. Eine Erklärung von Immunologen lautet nun, dass bei einer niedrigen ersten Dosis weniger Antikörper gegen Schimpansen-Adenovirus ChAd1 gebildet werden, so dass bei Verabreichung der zweiten Dosis nicht ganz so viele vom Immunsystem nun als fremdartig erkannte Schimpansen-Adenoviren zerstört werden und damit die zweite Dosis besser wirken kann, als wenn bei Standarddosis mehr Antikörper provoziert werden und somit bei der zweiten Verabreichung mehr Adenoviren sofort vom Immunsystem zerstört werden, bevor die Impfung wirken kann. Genau aus diesem Grund kooperiert die Firma AstaZeneca nun mit dem russischen Gamaleya-Institut, das zur Vermeidung dieses nachteiligen Effekts bei der ersten Dosis ein anderes Trägervirus verwendet (Ad26) als bei der zweiten Dosis (Ad5).
- AstraZeneca hat die Daten der Gruppen mit halber Dosis und Standarddosis des Impfstoffs zusammengelegt und daraus eine Wirksamkeit von 70% errechnet. Da jedoch Patienten entweder die halbe oder die ganze Dosis, aber keine Zwischendosis erhielten, halte ich eine solche Zusammenlegung von Daten für fragwürdig.

Mittwoch, 13.01.2021
Eine Impfung gegen Corona lohnt sich für jeden
wenn wir nachdenken, ob wir uns impfen sollen, spielen diese Fragen die entscheidende Rolle:
- Was passiert, wenn ich mich impfe? Genauer gesagt, welche Risiken bringt die Impfung mit sich?
- Was passiert, wenn ich mich NICHT impfe? Genauer gesagt, welches Risiko geht von der Erkrankung selbst aus?
Wir betrachten Daten aus zwei großen Studien mit ca. 35.000 gegen Corona geimpften Menschen, nämlich mit den Impfstoffen von Biontech/Pfizer (Originalarbeit) und von Moderna (Originalarbeit).
Keine nennenswerten Nebenwirkungen bei 35.000 Geimpften
Nach der Zulassung eine allergische Reaktion auf 100.000 Geimpfte
So gab es nach Zulassung des Impfstoffs allergische Reaktionen, deren Häufigkeit aktuell vorläufig auf 1:100.000 geschätzt werden (Originalarbeit). Eine solche allergische Reaktion ist ernst zu nehmen und erfordert ärztliches Handeln (Injektion von Gegenmitteln). Dennoch lässt sie sich schnell und gut beherrschen und hinterlässt bei korrekter Behandlung keine Folgen.
Impfschaden hypothetisch bei einer von 1 Million Impfungen
Die von Impfgegnern geschürten Ängste vor Impfschäden erwecken einen völlig falschen Eindruck, daher hier die konkreten Zahlen: In den Jahren 2005-2009 wurden jährlich 40-50 Millionen Kassenpatienten geimpft. Anerkannte Impfschäden lagen in durchschnittlich etwa 40 Fällen pro Jahr vor (siehe Nationaler Impfplan).
Somit kommt man also bei üblichen Impfstoffen auf 1 Impfschaden bei 1 Million Geimpften. Bei sämtlichen Corona-Impfstoffen ist aber bislang noch von keinerlei Impfschäden berichtet worden.
Sterberisiko und Gesundheitsschäden von COVID-19-Überlebenden
Bei einem Alter von > 80 Jahren stirbt 1 von 7 Infizierten, bei 60-80 Jahren 1 von 28 Infizierten, bei 35-59 Jahren 1 von 556 Infizierten. Aber auch junge Menschen von 18-34 Jahren haben ein relevantes Risiko, an COVID-19 zu sterben. Dieses liegt bei 1 Sterbefall von 10.000 Infizierten.
Ein Aspekt wird häufig vergessen: COVID-19-Überlebende brauchen teils Monate oder Jahre, bis sie sich vom gesundheitlichen Schaden erholen – wenn eine vollständige Genesung überhaupt geschieht.
Ein solcher Verlauf der COVID-19-Infektion wird primär als „Long-COVID“ oder „Chronisches COVID-Syndrom“ bezeichnet und betrifft bis zu 10% der Infizierten sowie alle Altersgruppen (Übersichtsarbeit).
Bleibende Schäden können eine Einschränkung der Lebensqualität sowie der Lebenserwartung verursachen. Dies geschieht insbesondere dann, wenn ein Patient beatmungspflichtig wird, da der Lungenschaden durch Corona in diesen Fällen besonders ausgeprägt ist. Genaueres wird erst die Zukunft zeigen, aber schützen müssen wir uns jetzt.
Diese neu aufgetretene Lungenerkrankung muss über mehrere Wochen oder länger mit einem Asthmaspray (inhalatives Kortikoid) behandelt werden. Die langfristigen Folgen sind noch unklar.
Von 42 Fällen mussten 5 in die Klinik aufgenommen werden. Ein Patient ist verstorben.
Gegenüberstellung der Risiken in Zahlen
Zu beachten ist, dass sämtliche Zahlen vorläufig sind und Annäherungen darstellen. Definitive Zahlen werden sicherlich noch Jahre brauchen.
Beispiel zur Veranschaulichung: Werden 1 Million Menschen geimpft, dann werden bei der Altersstruktur in Deutschland und einer Wirksamkeit des Impfstoffs von 95% mindestens 17.000 Menschenleben gerettet, selbst beim denkbar schlechtesten Impfstoff (Effizienz 50% statt 95%) auch noch mindestens 9000 Menschenleben. Dem gegenüber steht vermutlich ein einziger Fall mit einem Impfschaden (bislang noch keine beobachtet).
Zusammenfassung

Sonntag, 03.01.2021
Veröffentlichung der Corona-Impfstoffstudie von Moderna "mRNA-1273"
die offiziellen Daten der Impfstudie von Moderna, also des „zweiten“ mRNA-Impfstoffs, wurden am 30. Dezember 2020 publiziert (Originalarbeit)
Ergebnisse:
- 30.420 Versuchspersonen wurden eingeschlossen (Mindestalter 18 Jahre). Die eine Hälfte (14.134) erhielt das Verum (den echten Impfstoff), die andere Hälfte ein Placebo (14.073), einige wenige Probanden wurden ausgeschlossen.
- 185 Fälle von COVID-19 wurden in der Placebogruppe beobachtet, während es nur 11 Fälle in der Verumgruppe waren. Daraus ergibt sich eine Wirksamkeit des Impfstoffs von 94%, gleichauf mit dem Impfstoff von Biontech/Pfizer.
- 30 Fälle von schwerem COVID-19 mit 1 Todesfall wurden in der Placebogruppe beobachtet, in der Verumgruppe („echter Impfstoff“) hingegen kein einziger Fall von schwerem COVID-19.
Weitere Einzelheiten:
- 2,2 % der Probanden hatten vor der Impfung bereits eine COVID-19 Infektion durchlaufen und trotzdem keine Komplikationen durch die Impfung.
- Panel A zeigt Häufigkeit und Schwere von lokalen Impfreaktionen (u.a. Schmerzen an der Injektionsstelle, Rötung und Schwellung).
- Panel B zeigt Häufigkeit und Schwere anderer Nebenwirkungen: Fieber, Kopfschmerzen, Abgeschlagenheit, Muskelschmerzen, Gelenkschmerzen, Übelkeit oder Erbrechen, Schüttelfrost.
- Zusammenfassend sind die Nebenwirkungen vergleichbar mit dem Biontech-Pfizer-Impfstoff bzw. anderen, gängigen Impfstoffen.
- Es traten keine allergischen Reaktionen auf den Impfstoff auf. Die Studienleiter gehen davon aus, dass allergische Reaktionen zu selten sind, als dass sie durch diese Studie entdeckt werden konnten. Dies passt zu einer späteren Analyse, die von einer (vorläufigen) Häufigkeit von ca. 1:100.000 ausgeht (Originalarbeit).
- Der Impfstoff kann bei 2-8°C gelagert werden.
- Es ist nicht möglich zu sagen, ob eine asymptomatische Infektion durch die Impfung verhindert werden kann, also eine Infektion ohne jegliche Beschwerden. Das bedeutet, dass eine geimpfte Person zwar mit hoher Wahrscheinlichkeit keinen schweren Verlauf einer COVID-19-Infektion erleiden wird. Infiziert sie sich irgendwann mit Corona, dann wird sie möglicherweise trotz der Impfung für andere ansteckend sein. Das Tragen einer Maske wird also sehr wahrscheinlich auch nach Impfung erforderlich sein, um andere, nicht geimpfte Menschen zu schützen (u.a. Kinder, Schwangere, Patienten mit schwerer Immunschwäche).
- Langzeitnebenwirkungen können nicht ausgeschlossen werden. Dennoch stimme ich mit Impfexperten überein, dass der Gesundheitsschaden durch eine COVID-19-Infektion unvergleichlich größer sein wird als jegliche Nebenwirkungen durch den Impfstoff.
Zusammenfassung:
Der Moderna-Impfstoff „mRNA-1273“ ist hochwirksam und sicher. Er schützt vor einer schweren COVID-19-Infektion deutlich besser als erwartet (94% erreicht, 50% von der WHO verlangt). Die Nebenwirkungen liegen im üblichen Rahmen.
Die Studienergebnisse sind exzellent, daher habe ich bis auf Weiteres keine Vorbehalte gegen den Impfstoff.

Sonntag, 13.12.2020
Veröffentlichung der Corona-Impfstoffstudie von Biontech/Pfizer
„BNT162b2“
nach der Pressemitteilung vom 18. November mit den vorläufigen Daten der o.g. Impfstoffstudie wurden nun die offiziellen Daten der Impfstudie am 10. Dezember publiziert (Originalarbeit).
Diese Veröffentlichung bestätigt die Daten der Pressemitteilung:
- 43.661 Versuchspersonen wurden eingeschlossen. Die eine Hälfte erhielt das Verum (den echten Impfstoff), die andere Hälfte ein Placebo.
- 162 Fälle von COVID-19 wurden in der Placebogruppe beobachtet, während es nur 8 Fälle in der Verumgruppe waren. Daraus ergibt sich eine Wirksamkeit des Impfstoffs von beachtlichen 95%.
Wir haben nun mehr Details zu Nebenwirkungen:
- 37,706 Versuchspersonen lieferten mindestens 2 Monaten von Daten zu Nebenwirkungen. 49% waren weiblich, 21% hatten mindestens eine Vorerkrankung, 42% waren älter als 55 Jahre.
- Panel A zeigt Häufigkeit und Schwere von Schmerzen (in Prozent der Teilnehmer) an der Injektionsstelle, Rötung und Schwellung, jeweils für Personen von 16-55 Jahren sowie über 55 Jahren.
- Panel B zeigt Häufigkeit und Schwere anderer Nebenwirkungen: Fieber, Abgeschlagenheit, Kopfschmerzen, Schüttelfrost, Erbrechen, Durchfall, Muskelschmerzen, Gelenkschmerzen, jeweils Personen von 16-55 Jahren sowie über 55 Jahren.
- Zusammenfassend sind die Nebenwirkungen vergleichbar mit solchen von anderen, gängigen Impfstoffen.
- Diese Daten können allerdings nicht zeigen, ob eine asymptomatische Infektion verhindert werden kann, also eine Infektion ohne jegliche Beschwerden. Das bedeutet, dass eine geimpfte Person zwar mit hoher Wahrscheinlichkeit keinen schweren Verlauf einer COVID-19-Infektion erleiden wird. Infiziert sie sich irgendwann doch mit Corona, dann wird sie möglicherweise trotz der Impfung für andere ansteckend sein.
- Langzeitnebenwirkungen können nie ausgeschlossen werden. Dennoch stimme ich mit Impfexperten überein, dass der Gesundheitsschaden durch eine COVID-19-Infektion unvergleichlich größer sein wird als jegliche Nebenwirkungen durch den Impfstoff.
Zusammenfassung:
Der Biontech/Pfizer-Impfstoff ist hochwirksam und sicher. Er schützt vor einer schweren COVID-19-Infektion deutlich besser als erwartet (95% erreicht, 50% verlangt). Nebenwirkungen liegen im üblichen Rahmen.
Weitere Daten werden gesammelt. Bis auf Weiteres habe ich keine Vorbehalte gegen den Impfstoff und werde über persönliche Erfahrungen berichten, sobald ich selbst ihn verabreicht bekomme.
Man kann aktuell davon ausgehen, dass die Impfung 3 Wochen nach Anwendung wirkt. Der Schutz dürfte mindestens einige Monate, möglicherweise 1,5 Jahre halten.

Sonntag, 01.11.2020
Thema: SARS-CoV-2-Impfung ("Corona-Impfung")
mein folgender Artikel stützt sich im Wesentlichen auf eine Übersichtsarbeit des Vakzinologen (Impfspezialisten) Prof. Florian Krammer (zur Person, Originalarbeit).
Aktuell sind 180 Impfstoffe in der Entwicklung, von denen sieben hier näher erläutert werden sollen. Im Folgenden gehe ich auf zwei wesentliche Fragen ein:
1. Wie ist bzw. war es technisch möglich, die Impfstoffentwicklung ohne Abstriche bei der Sicherheit um viele Jahre zu verkürzen?
2. Welche Impfungen sind aktuell in Entwicklung? Welche Daten liegen zu Wirksamkeit und Sicherheit dieser Impfungen vor?
1. Beschleunigung der Impfstoffentwicklung
a) Design des Impfstoffs und erste Erprobung im Tiermodell: Dieser Prozess benötigt sonst Jahre und konnte praktisch übersprungen werden, weil bereits ausreichende Daten aus der Impfstoffentwicklung der Coronaviren von 2003 (SARS) und 2012 (MERS) vorlagen.
b) Präklinische Experimente und toxikologische Studien im Tiermodell: Auch dieser sonst Jahre erfordernde Vorgang konnte durch Übernahme teils vorhandener Daten aus der Impfstoffforschung von SARS und MERS deutlich gekürzt werden.
Es kommt vor allem aus wirtschaftlichen Gründen häufig zu erheblichen Verzögerungen: Die einzelnen Phasen müssen erst finanziert werden, was Zeit erfordert, es müssen Probanden gefunden werden, und schließlich muss das beauftragende Unternehmen immer wieder prüfen, ob sich die Investition in die nächste Studienphase aufgrund der jeweiligen Marktlage wirklich noch lohnt. Dies führt dazu, dass die Phase I- bis Phase III-Studien sonst 5-7 Jahre benötigen.
Das aktuelle Vorgehen ist anders:
- Die Finanzierung steht bereits aufgrund immenser Investitionen von Staaten weltweit.
- Die Studienphasen wurden überlappend statt nacheinander geplant. Das wäre für die Unternehmen in anderen Situationen wirtschaftlich zu riskant: Wenn sich in Phase I ein Problem entwickelt, das das Gesamtprojekt zum Abbruch zwingt, sind Investitionen in Phase II und Phase III verloren. Durch die staatliche Finanzierung und Abnahme kann die Entwicklung in überlappenden Studienphasen dadurch hingegen ohne Qualitätsverlust deutlich beschleunigt werden.
- Sonst miteinander konkurrierende Unternehmen betreiben eine Kooperation und Aufgabenteilung, so dass auch hier Zeit in der Entwicklung und Erprobung eingespart werden.
Zusammenfassend betont Prof. Krammer, dass die Beschleunigung der Impfstoffentwicklung im Wesentlichen durch die Inkaufnahme eines hohen finanziellen Risikos ermöglicht wird. Hingegen bestünden keine signifikanten Abstriche bezüglich der Sicherheit, also Verträglichkeit des Impfstoffs, und das darf auch nicht geschehen.
Es wäre im Übrigen für die Vermarktung des jeweiligen Impfstoffs sicherlich das Ende, wenn nicht tragbare Nebenwirkungen aufträten. Die entwickelnden Unternehmen sind also nicht nur aus ethischen Gründen, sondern allein schon aus wirtschaftlichem Interesse auf eine höchst sorgfältige Impfstoffentwicklung interessiert, denn die internationale Konkurrenz ist groß.
2. Beschreibung von sieben Impfstoff-Kandidaten
Totimpfstoff (inaktiviertes SARS-CoV-2) mit Aluminiumhydroxid als Wirkverstärker. Es wurden zwei Impfdosen im Abstand von 2-4 Wochen verabreicht. Die Verträglichkeit wurde als exzellent beschrieben. 90% der Probanden zeigten Antikörper gegen Corona im Sinne eines Ansprechens auf die Impfung - zumindest im getesteten Zeitraum. Die Antikörperspiegel waren allerdings relativ niedrig und bei jüngeren Probanden höher als bei älteren. Aktuell läuft die Phase III-Studie.
b) Firma: Sinopharm.
Totimpfstoff (inaktiviertes SARS-CoV-2) mit Aluminiumhydroxid als Wirkverstärker. Es wurden zwei Impfdosen im Abstand von 2 bzw. 3 Wochen verabreicht. Es konnten mittelhohe Antikörperspiegel nachgewiesen werden. Die Nebenwirkungen waren vergleichbar mit CoronaVac (siehe unter a). Aktuell läuft die Phase III-Studie.
c) Firma: CanSino
Es wird ein nicht-vermehrungsfähiges Adenovirus (unschädliches Erkältungsvirus) verabreicht, welches das Spike-Protein von SARS-CoV-2 („Coronavirus“) in sich trägt (s. Abb 2).
Das Spike-Protein ist die Struktur auf der Oberfläche des Coronavirus, mit der es sich Zugang zur menschlichen Zelle verschafft. Das Immunsystem erkennt dieses Spike-Protein und bildet Antikörper dagegen, so dass es im Falle einer echten Corona-Infektion lebende Viren mit diesen Antikörpern unschädlich machen und für die Zerstörung markieren kann.
Es wurde eine einmalige Impfdosis verabreicht. Die Antikörperspiegel waren niedrig. Als Nebenwirkungen wurden beschrieben: Abgeschlagenheit und Kopfschmerzen, in 50% Schmerzen an der Einstichstelle sowie Fieber in 9% (hohe Impfdosis) bzw. 1 % (niedrige Impfdosis) der Fälle. Aktuell läuft die Phase III-Studie.
Nebenbemerkung: Nicht-vermehrungsfähige Adenoviren werden vom Immunsystem erkannt und vernichtet. Das Adenovirus hat insofern keine Möglichkeit sich zu wehren geschweige denn dem Körper zu schaden, weil ihm die Genabschnitte entfernt wurden, mit denen es sich normalerweise vermehrt. Das Adenovirus ist also lediglich eine Art Träger, der dem menschlichen Immunsystem das Spike-Protein „präsentiert“, damit das Immunsystem Antikörper bilden kann.
Dieses Impfverfahren ist in Form des Ebola-Impfstoffs in Zentralafrika bereits erfolgreich zum Einsatz gekommen.
d) Firma: AstraZeneca
Auch hier wird ein nicht-vermehrungsfähiges Adenovirus verabreicht, welches das Spike-Protein von SARS-CoV-2 in sich trägt.
Der Großteil der Probanden erhielt eine einmalige, eine kleine Gruppe auch eine zweite Impfdosis nach 28 Tagen. Es fanden sich mittelhohe Antikörperspiegel gegen Corona, die in der Gruppe der Probanden mit zweiter Impfdosis nochmals höher waren.
Die häufigsten Nebenwirkungen bestanden in Abgeschlagenheit (> 70% der Probanden), Kopfschmerzen (> 60% der Probanden). Häufig traten auch Fieber oder ein fieberhaftes Gefühl auf. Aktuell läuft die Phase III-Studie.
e) Firma: Moderna
Hier wird ein neues Impfprinzip verfolgt: Es wird mRNA, also die „Bauanleitung“ für ein Protein (hier: Spike-Protein von SARS-CoV-2), mittels eines Lipid-Nanopartikels (LNP), vereinfacht gesagt also mit einem „Fetttröpfchen“ in den Körper eingebracht.
Hintergrundwissen: In einer menschlichen Zelle wird von der DNA, also der Erbinformation im Zellkern, eine nicht-identische, aber bedeutungsgleiche Abschrift in Form einer mRNA gemacht. Diese mRNA wird zu den Ribosomen außerhalb des Zellkerns (aber noch in der Zelle) transportiert. Das Ribosom produziert nun wie an einem Fließband ein Protein mithilfe der in der mRNA enthaltenen Bauanleitung. Nach Produktion des Proteins wird die mRNA abgebaut (Abb. 3: Lebenszyklus von SARS-CoV-2).
Zum Wirkprinzip der Impfung: Die mittels des Fetttröpfchens (LNP) in den Körper und anschließend in die Zellen transportierte mRNA findet ihren Weg zu den Ribosomen, so dass dort das Spike-Protein produziert wird. Die mRNA wird danach von der Zelle abgebaut. Das Spike-Protein wird nun vom Immunsystem erkannt und führt zur Erzeugung von Antikörpern. Danach wird auch das Spike-Protein vom Körper abgebaut.
Das Spike-Protein allein kann ohne das übrige Virus keinen Schaden verursachen. Die mRNA ist nur eine Bauanleitung und kein Virus. Sie hat weder Kontakt noch Einfluss auf die DNA, also die Erbinformation im Zellkern. Dieses Wirkprinzip wird aktuell auch in der Entwicklung von Impfstoffen gegen Zikavirus und Zytomegalievirus angewendet.
Zum Moderna-Impfstoff: Es wurden zwei Impfdosen im Abstand von 4 Wochen verabreicht. Die hervorgerufenen Antikörper lagen in einem mittleren bis hohen Bereich und waren in der Höhe vergleichbar mit Antikörperspiegeln von genesenen COVID-19-Patienten. Es konnte im Unterschied zu den Totimpfstoffen auch eine T-Zell-Reaktion nachgewiesen werden. Dies ist insofern relevant, weil dadurch eine nachhaltigere und breitere Antwort des Immunsystems auf eine echte Coronainfektion zu erwarten ist, so dass der Geimpfte mutmaßlich besser und länger geschützt ist.
Bezüglich Nebenwirkungen ist von Fieber in 40% bzw. 57% der Fälle nach der 2. Impfung zu berichten. Aktuell läuft die Phase III-Studie, die auch ältere Probanden einschließt.
f) Firma: Pfizer / Biontech (Mainz)
Auch hier wird das gleiche Prinzip verfolgt, also das Einbringen von mRNA mittels eines Fetttröpfchens (LNP, Lipid-Nanopartikel). Die mRNA ist hier eine Bauanleitung nur für die Rezeptor-bindende Region (RBD, receptor binding domain) des Spike-Proteins und nicht des vollständigen Spike-Proteins wie beim Impfstoffkandidaten von Moderna.
Es wurden zwei Impfdosen im Abstand von 3 Wochen verabreicht. Die erreichten Antikörperspiegel waren mittel bis hoch und vergleichbar mit denen von COVID-19-genesenen Patienten. Bezüglich Nebenwirkungen wurde von Fieber berichtet.
Es ist noch ein zweiter Impfstoff von Pfizer in Entwicklung, bei dem die mRNA allerdings für das vollständige Spike-Protein codiert. Hier wurden weniger Nebenwirkungen beobachtet.
Aktuell läuft die Phase III-Studie.
g) Firma: Novavax
Hier kommt ein anderes Impfprinzip zum Einsatz: Das vollständige Spike-Protein wird nach Produktion in Insektenzellen in eine künstliche Mizelle („Kügelchen“) eingeschlossen (Originalartikel), wobei die für das Immunsystem relevanten Abschnitte des Spike-Proteins an der Oberfläche der Mizelle „sichtbar“ sind.
Es wurden zwei Impfdosen im Abstand von 3 Wochen verabreicht. Nur bei Verwendung eines Wirkverstärkers waren relevante Antikörperspiegel zu erreichen, dafür aber sehr hohe. Außerdem war auch eine T-Zell-Antwort nachzuweisen, die – wie bereits erwähnt – für eine nachhaltige und breite Immunantwort und damit einen längeren und besseren Immunschutz vorteilhaft ist.
Beobachtete Nebenwirkungen bestanden in: Abgeschlagenheit, Krankheitsgefühl, Kopfschmerzen, Schmerzen an der Einstichstelle, Gliederschmerzen, Gelenkschmerzen, Übelkeit, Erbrechen, selten Fieber.
Aktuell laufen Phase II- und III-Studien.
(Bildquellen: Abbildung 2: https://commons.wikimedia.org/w/index.php?curid=88739655 , Abbildung 3: https://commons.wikimedia.org/w/index.php?curid=86444014 )
Abschließende Bewertung: Coronaimpfstoffe
Durch die genannten Impfungen werden allerdings vor allem Antikörper vom Typ IgG hervorgerufen, die insbesondere den unteren Atemwegstrakt, also die Lunge, schützen. Hingegen werden keine ausreichenden Spiegel von Antikörpern des Typs IgA produziert, so dass der obere Atemwegstrakt, also Rachen und Umgebung nicht genügend geschützt sind.
Somit ist kein Schutz vor einer Infektion generell zu erwarten, sondern lediglich ein Schutz vor einem schweren Verlauf im Sinne einer Infektion der Lunge. Daher geht man davon aus, dass auch nach Verabreichung einer Impfung weiterhin die Notwendigkeit zum Tragen eines Mund-Nase-Schutzes erforderlich sein wird.
Die Entwicklung eines Lebendimpfstoffs, der über die Nase verabreicht wird (existiert für Grippe), wäre grundsätzlich wünschenswert, weil ein solcher die Bildung von Antikörpern beider Typen (IgG und IgA) hervorrufen würde. Allerdings sind Impfstoffe dieser Art nur vereinzelt in der Entwicklung befindlich, und es gibt aktuell noch keine klinischen Studien dazu. Es ist aber durchaus denkbar, dass Impfstoffe dieser Art verzögert auf den Markt kommen.
Aktuell ist nicht bekannt, wie gut ältere Menschen auf die Impfung ansprechen. Ältere Menschen benötigen für einen ausreichenden Schutz außerdem häufig höhere Antikörperspiegel als junge Menschen (Erfahrungen aus der Entwicklung von Grippeimpfstoffen).
Prof. Krammer schließt ab, dass die Impfstoffe von AstraZeneca, Moderna und Pfizer hochwahrscheinlich eine ausreichende Wirksamkeit erreichen werden, so dass eine Zulassung zu erwarten ist, sofern die Nebenwirkungen wie bislang gering bleiben.
Ich darf persönlich noch anmerken, dass bedenkliche Impfnebenwirkungen im Sinne einer Impfkomplikation im Allgemeinen weit überschätzt werden. Sieht man von normalen Impfreaktionen ab, wie sie auch in den oben genannten Studien beobachtet wurden, also Kopfschmerzen, Gliederschmerzen, Krankheitsgefühl, Fieber, starker Abgeschlagenheit u.a., dann habe ich nach ca. 12.000 Impfungen in den letzten 9,5 Jahren erfreulicherweise keinen einzigen Fall einer Impfkomplikation erleben dürfen.
Schließlich glaube ich persönlich, dass die Entwicklung eines Corona-Impfstoffs als einzigartige und nie dagewesene internationale Zusammenarbeit und Leistung erinnert werden wird. Wir alle werden wohl den Wissenschaftlern und anderen Beteiligten unseren Respekt und unsere Dankbarkeit schulden.

Sonntag, 26.07.2020
im Augenblick herrscht in Deutschland bezüglich der Corona-Pandemie erfreulicherweise etwas Ruhe. Das gibt uns die Chance, uns ein wenig vom Pandemie-Stress zu erholen, das Wetter zu genießen, Freunde und Bekannte endlich wiederzusehen – natürlich unter Beachtung der Sicherheitsregeln (siehe auch „Zusammen gegen Corona“).
Sollte es im Herbst tatsächlich noch einmal einen erheblichen Anstieg der Infektionsfälle geben, wird unsere Motivation für erneute Isolationsmaßnahmen sicherlich besser sein, wenn wir den Sommer so gut wie möglich genutzt haben. Insofern halte ich es aus psychologischen Gründen für ganz wichtig, sich diese kleine Pause von der Pandemie zu gönnen.
Heute möchte ich zu folgenden Themen etwas schreiben:
- Corona-Warn-App
- Gesichtsmaske
Bislang keine wirklich entscheidende Bedeutung haben Mutationen des Virus (Originalartikel) sowie die Blutgruppe von Infizierten (Originalartikel).
Corona-Warn-App
Stattdessen kann die App die Kontaktpersonen von Infektionsfällen gezielt informieren und dadurch eine Quarantäne der „richtigen“ Personen ermöglichen, statt die ganze Bevölkerung in die Isolation zu schicken.
Informationen zum Quellcode und zu Themen des Datenschutzes bezüglich der App finden Sie bei heise.de.
Gesichtsmaske
Die Universität Mainz hat zusammen mit anderen eine gut verständliche Untersuchung veröffentlicht, die eine deutliche Senkung der Infektionen durch das Tragen der Maske anhand des Beispiels in Jena zeigt (siehe Abbildung 1, Originalartikel). Hierzu gibt es auch zahlreiche andere Untersuchungen mit gleichem Ergebnis, zum Beispiel anhand der Situation in Italien (Abbildung 2).
Ein recht plastisches Beispiel findet sich in DER SPIEGEL. Hier hatten zwei Friseure in Unkenntnis ihrer Infektion 140 Kunden weiter bedient, offenbar aber dank ihrer Masken keine einzige Person angesteckt.
Für Interessierte findet sich eine etwas komplexere, dafür aber detailliertere Untersuchung in The Lancet.
3 Mio. gerettete Leben in Europa

Sonntag, 21.06.2020
Corona-Warn-App
Liebe Patienten,
seit Dienstag ist die „Corona-Warn-App“ verfügbar. Diese Anwendung für Smartphones soll den Besitzer warnen, wenn in den vorausgehenden zwei Wochen eine räumliche Nähe zu einem anderen Menschen bestand, der sich – ebenfalls über die App – als Corona-positiv gemeldet hat. Ist dies der Fall, kann sich der Anwender zum Schutz anderer in eine freiwillige Quarantäne begeben.
Die Anwendung scheint hinreichend sicher bezüglich des Datenschutzes (siehe Artikel bei heise.de). Der Quellcode (die „Programmierung“) ist offengelegt, so dass jeder Fachkundige sich die Anwendung in allen Details und Funktionen anschauen kann. Zur Handhabung finden Sie hilfreiche Hinweise bei heise.de.
Diese App gibt der Bevölkerung im Ganzen die Chance, lokale Ausbrüche der Virusinfektion mittels der App rasch einzudämmen, ohne dass erneut umfängliche Beschränkungen des öffentlichen Lebens erfolgen müssen.
Gerade Ausbrüche wie kürzlich in der Fleischfabrik bei Gütersloh hätten mit einer solchen App möglicherweise viel rascher beherrscht werden können, bevor über 1000 Menschen sich mit Corona infizieren.
Insofern befürworte ich die Verwendung dieser App und habe sie natürlich selbst auch auf meinem privaten Smartphone installiert. Sie hat auch eine gute wissenschaftliche Basis bezüglich des Nutzens (siehe Originalartikel).
Sie können die App hier herunterladen.

Montag, 01.06.2020
Liebe Patienten,
heute möchte ich auf folgende Themen eingehen:
- Aktueller Stand der Corona-Pandemie in Deutschland
- Informationsvermittlung durch die Medien
- „R-Wert“ und Vergleich von Corona zu anderen Viren
- Die COVID-19-Infektion – was ist bis jetzt bekannt?
Aktueller Stand der Corona-Pandemie in Deutschland
Dies ist für alle ein sehr erfreuliches Ergebnis und der weitgehenden Mehrheit der Bevölkerung zu verdanken. Sie hat verstanden, die Bedrohung durch Corona weder zu unter- noch zu überschätzen, und ihre Lebensweise entsprechend vernunftorientiert anzupassen. Hingegen ist das Verhalten von kleinen Randgruppen auf Demonstrationen gefährlich: Die Verbreitung von Falschinformationen führt zu fahrlässigem Verhalten und gefährdet in rücksichtsloser Weise das Leben anderer.
Aktuell hat es in Wiesbaden einen Ausbruch von Infektionen in einem Seniorenheim gegeben. Dies zeigt, dass es noch lange nicht vorbei ist. Deutschland meistert die Situation weltweit vorbildlich. Wer sich verständlicherweise manchmal fragt, wie lange das alles noch geht, möge in die USA schauen und froh sein, dass uns dieses furchtbare Schicksal nicht ereilt hat und hoffentlich auch nicht wird.
Informationsvermittlung durch die Medien
Wissenschaft ist ein langsamer Prozess, der viel Zeit und Geduld erfordert. Die Medien hingegen brauchen schnelle Nachrichten und Sensationen, sonst werden sie nicht wahrgenommen.
Dieser Gegensatz führt zum Missverständnis, dass angeblich mal die eine, mal die gegenteilige Empfehlung im Raum steht.
Insofern empfehle ich, nicht jeder Sensationsmeldung, egal ob positiv oder negativ, in den Medien zu folgen, sondern erst einmal abzuwarten, bis Fakten aus Studien die eine oder andere Vermutung erhärten oder entkräften.
Dennoch möchte ich betonen, dass es sicherlich sinnvoll und empfehlenswert ist, sich über die bewährten Medien zu informieren, also öffentlich-rechtliches Fernsehen sowie seriöse Printmedien. Man muss eben ein wenig „filtern“ und schrille Meldungen etwas abkühlen lassen.
Es darf keinesfalls passieren, dass man sich von diesen Medien abwendet und seine Informationen bei selbsternannten „Gurus“ auf YouTube oder über Gerüchte bei Facebook, WhatsApp, Twitter etc. erwirbt. Das kann nur in die Irre führen, denn dort muss niemand Rechenschaft über seine Inhalte ablegen. Genauso gut könnte man beliebige Leute auf der Straße fragen, wie man denn am besten das Coronavirus behandelt.
Verlässliche Informationen erhalten Sie hier:
http://www.infektionsschutz.de/coronavirus
http://www.zusammengegencorona.de
http://www.rki.de/covid-19
Außerdem kann ich den Podcast „Das Coronavirus-Update“ mit Professor Christian Drosten auf NDR empfehlen. Herr Drosten ist in Deutschland der mit dem Coronavirus am besten vertraute Virologe:
https://www.ndr.de/nachrichten/info/podcast4684.html
„R-Wert“ und Vergleich von Corona zu anderen Viren
Die COVID-19-Infektion – was ist bis jetzt bekannt?

Sonntag, 17.05.2020
Liebe Patientin, lieber Patient,
ich möchte heute auf mehrere Themen eingehen:
- Mit Köpfchen durch die Pandemie
- Woher weiß man, wo das Virus herkommt?
- Ist Corona wirklich so „schlimm“?
- Warum ist die Sterblichkeit in verschiedenen Ländern so unterschiedlich?
- Warum dauert es so lange mit dem Impfstoff?
- Neues zum Antikörpertest?
- Gibt es mittlerweile Medikamente gegen Corona?
- Leben Sie Ihr Leben! – mit Abstand, Maske und Hygiene
Mit Köpfchen durch die Pandemie
In einer Ausnahmesituation wie der aktuellen Corona-Pandemie ist es für uns alle das Wichtigste, einen kühlen Kopf zu bewahren, unseren Verstand zu benutzen und uns aus sicheren Quellen, also bei Experten, zu informieren.
Nur so kommen wir bestmöglich durch diese Zeit, die noch solange ungewiss bleiben wird, bis ein Impfstoff vorliegt. Hingegen sind weder durch Panik noch durch Verleugnung oder Realitätsverzerrung geleitete Verhaltensweisen geeignet, uns zu helfen.
Woher weiß man, wo das Virus herkommt?
Jedes Virus hat einen genetischen Fingerabdruck. Wenn man den Fingerabdruck des in verschiedenen Ländern kursierenden Virus mit dem von in bestimmten Tieren vorkommenden Virus vergleicht, lässt sich der Fingerabdruck abgleichen und die Herkunft ableiten.
Im Diagramm 1 sind mehrere solcher Fingerabdrücke dargestellt. In Grün sieht man ein bestimmtes, in Fledermäusen vorkommendes Virus, in Rot das weltweit kursierende Virus. Man kann erkennen, dass diese beiden Viren weitgehend identisch sind. Kleine Abweichungen sind normal, weil Viren sich im Fortpflanzungszyklus verändern können.
Somit kann die Herkunft als weitgehend gesichert gelten.
Ist Corona wirklich so „schlimm“?
Zahlen sind abstrakt, man kann sich darunter vielleicht nicht viel vorstellen. Daher ein Bild aus dem wahren Leben: Ich bekomme Berichte von befreundeten Ärztinnen und Ärzten im Rhein-Main-Gebiet, in Deutschland und aus ganz Europa, die direkt an der „Front“ in Kliniken, teilweise auf Intensivstation arbeiten. Mit vielen von ihnen habe ich zusammen studiert und kenne deren bewährte Kompetenz.
Meine Kollegen berichten alle davon, dass die aktuelle Situation eben nicht so ist wie bei gewohnten Grippewellen oder anderen Epidemien. Sie berichten, dass ein – je nach Region – erheblicher Mehranfall von Patienten vorliegt und die Kapazitäten unter Stress stehen oder sogar – je nach Region – auch überfordert werden.
COVID-19-Patienten sind deutlich länger beatmet auf Intensivstation als Patienten solche mit Grippe oder mit „üblichen“ Lungenentzündungen, dadurch sind Betten und Beatmungsmaschinen länger „blockiert“.
Bei sonstigen Lungenentzündungen hat man bei bakterieller Ursache Antibiotika, bei Grippe das Medikament Oseltamivir, aber bei SARS-CoV-2 („Corona“) hat man (noch) nichts, von dem man sicher wüsste, dass es ausreichend wirkt. Man kann gewissermaßen nur zusehen und hoffen.
Besonders dramatisch sind die Berichte eines gut befreundeten Ärztepaars in London. Hier ist der Anfall von kranken Menschen so hoch, dass eine ausreichende Versorgung nicht mehr gewährleistet ist und es an allem fehlt: Betten, Beatmungsmaschinen, medizinisches Personal. In London musste sogar ein provisorisches Krankenhaus mit 4000 Betten gebaut werden (Artikel auf Business-Insider).
Wenn die befreundete Ärztin mir berichtet, dass drei ihr bekannte Krankenschwestern in ihrer Klinik mit Mitte fünfzig verstorben sind und sechs Schwestern und Ärzte auf Intensivstation lagen und es teils beatmet zum Glück überlebt haben, bleiben mir persönlich keine Zweifel mehr, dass wir alle die Situation ernst nehmen sollten und das Tragen von Masken nun wirklich nicht zu viel verlangt ist.
Es wäre fatal zu glauben, in Deutschland könnte das nicht passieren. Wir können uns glücklich schätzen, dass seitens der Ärzte, aber auch der Politik viel früher reagiert wurde als zum Beispiel in Großbritannien oder den USA, wo von höchster Stelle in der Politik bis tief in die Krise noch an der Existenz einer Pandemie gezweifelt wurde und wird. Die Folgen sind unübersehbar: Dort ist das Virus geradezu explodiert, während es in Deutschland nur hier und da kleine „Brände“ gibt.
Und wir haben Glück, dass Corona „nur“ so schlimm ist wie eine „schwere Grippe ohne Impfstoff“. Das heißt, Corona und Grippe sind durchaus vergleichbar, aber ein exakter Vergleich scheitert an präzisen statistischen Daten zu Sterbefällen an der Grippe. Entscheidend sind oben genannte Fakten, dass die Gesundheitsversorgung nachweislich belastet und länderabhängig auch überlastet ist. Insofern ist die Situation schwierig genug, aber keine Apokalypse. Hätten wir es hingegen mit einer Ebola-Pandemie zu tun, wären unsere Masken sehr wahrscheinlich fast nutzlos und die Sterblichkeit bei >68% (siehe letzter Ebola-Ausbruch auf Wikipedia).
Zuletzt möchte ich daran erinnern, dass Corona zwar für ältere und krankere Menschen gefährlicher ist, das bedeutet aber nicht, dass junge und gesunde Menschen völlig verschont bleiben. Hier kommen Sterbefälle zwar seltener vor, jedoch sind die Chancen dafür dennoch grob kalkuliert 10.000 Mal besser als im Lotto 6 Richtige zu treffen (bei einer angenommenen Sterberate von 1:1000 durch Corona im Vergleich zu 6 aus 49 Richtigen ohne Zusatzzahl und Superzahl, Trefferrate 1:14.000.000, siehe unten, mein Beitrag "Gefährdungsgrad durch COVID-19").
Warum ist die Sterblichkeit in verschiedenen Ländern so unterschiedlich?
Hierfür gibt es mehrere Gründe.
- Beispiel Testrate: In Deutschland wurden im Unterschied zu Italien auch leichter Erkrankte getestet. Wer aber leichter erkrankt ist, der überlebt auch eher. Das drückt die Sterblichkeitsrate nach unten.
- Beispiel Zugang zum Test: In den USA musste man wochenlang den Test selbst bezahlen.
- Beispiel Lebensweise: In Italien leben wesentlich mehr Menschen im großen Familienverbund, so dass Ältere rasch von der jüngeren Generation angesteckt werden. In Deutschland sind Familien eher Kleinfamilien, so dass eine „Isolation“ der Älteren vorliegt.
- Beispiel Bettenkapazität: Die Krankenhauskapazitäten in Italien, aber auch Großbritannien wurden insbesondere in den letzten Jahren aus Kostengründen deutlich reduziert, und zwar in größerem Ausmaß als in Deutschland. Wer aber nicht behandelt bzw. beatmet wird, hat ein deutlich größeres Risiko zu versterben.
Schließlich führt die Angst vor Corona dazu, dass sich viele Patienten nicht im Krankenhaus vorstellen, obwohl es notwendig wäre. Außerdem konzentriert man sich in Kliniken so sehr auf Corona, dass das Risiko besteht, andere Krankheiten aus dem Blick zu verlieren.
Warum dauert es so lange mit dem Impfstoff?
Es gibt bislang keine Corona-Impfstoffe aus der Vergangenheit und somit keine direkt nutzbare Basis. Dies ist ein entscheidender Unterschied zu Grippeimpfstoffen, die innerhalb weniger Monate auf den Weg gebracht werden können.
Dennoch können Bestandteile von anderen Impfstoffen als „Grundbaustein“ verwendet und so angepasst werden, dass daraus ein Corona-Impfstoff konstruiert wird. Dieses Wissen beschleunigt den aktuellen Gesamtprozess ganz erheblich, deshalb besteht Hoffnung, dass es eben keine 5-10 Jahre dauert.
Die Testung des Impfstoffs auf Wirksamkeit und Verträglichkeit benötigt die meiste Zeit. Der aktuell in Mainz in Erprobung befindliche Impfstoff wird aktuell für mehrere Monate an gesunden Freiwilligen erprobt, danach für mehrere Monate an älteren Freiwilligen mit Vorerkrankungen.
Entgegen manch falscher Vorstellung, man würde irgendwann mit einem nicht oder nicht ausreichend getesteten Impfstoff geimpft, möchte ich hier betonen: Ein erster Impfstoff ist da, aber er wird jetzt aus Gründen der Sorgfalt und Sicherheit zunächst lange und ausführlich getestet, ob er funktioniert und gut genug verträglich ist. Die Impfstoffentwicklung dauert lang, gerade weil so intensiv getestet wird. Dies soll einen wirksamen und sicheren Impfstoff gewährleisten, bevor dieser bei der Gesamtbevölkerung angewendet wird.
Sobald der Impfstoff bereit ist, werden vermutlich – ähnlich wie bei der Schweinegrippe 2009 (siehe Wikipedia) – wieder zuerst besonders gefährdete Personengruppen geimpft und danach erst die übrige Bevölkerung.
Neues zum Antikörpertest?
Aktuell kann ich Ihnen (noch) nicht empfehlen, einen Antikörpertest durchzuführen. Die Angaben zur Verlässlichkeit des Tests stammen zum einen von der Herstellerfirma selbst, zum anderen war die Datenbasis klein (nur 69 Corona-Patienten, s.u., Diagramm 2).
Außerdem bedeutet das Vorliegen von Antikörpern nicht unbedingt, dass es auch schützende Antikörper sind, siehe Diagramm 3 mit den Antikörperspiegeln von Corona-Infizierten: Die Patienten P1 bis P10 hatten zwar Antikörper, diese waren aber nicht schützend (keine Säule sichtbar), und bei den übrigen Patienten (P11 bis P175) war die Wirksamkeit der Antikörper sehr unterschiedlich von weit unter 500 bis 20.000.
Manchmal können Antikörper sogar erst recht eine Erkrankung verschlimmern, so bei Dengue-Fieber: Beim Vorliegen bestimmter Antikörper nach einmal durchgemachter Denguevirus-Infektion verläuft die zweite Infektion deutlich heftiger. Antikörper ist also nicht gleich Antikörper.
Schließlich wird die Immunität nicht allein durch Antikörper hervorgerufen, sondern auch durch „trainierte“ Immunzellen (T-Zellen), was die Situation in der Beurteilung noch komplexer macht.
Es gilt also:
- Ist ein solcher Antikörpertest positiv, dann weiß ich nicht, ob ich wirklich geschützt bin und muss weiter Abstand halten und eine Maske tragen, denn ich könnte mich noch infizieren und andere anstecken.
- Ist der Test negativ, dann muss ich weiter Abstand halten und eine Maske tragen.
Da das Resultat in meinem Verhalten unverändert ist, empfehle ich den aktuellen Test nicht. Außerdem ist zu bedenken: Man müsste den Test theoretisch wöchentlich wiederholen.
Meine Empfehlung wird sich sicherlich irgendwann verändern, aber eben nicht heute.
Wer trotzdem einen Test durchführen möchte, kann dies bald (vermutlich Ende Mai) in Testzentren, die dies auf Privatkosten des Patienten anbieten.
Strengstens abraten möchte ich allerdings davon, nach einem positiven Test (also Vorhandensein von Antikörpern) alle Schutzmaßnahmen (Abstand, Maske etc.) fallen zu lassen und womöglich gleich die Großeltern zu besuchen. Das kann unter Umständen tödliche Folgen für diese haben.
Gibt es mittlerweile Medikamente gegen Corona?
Remdesivir ist aktuell der beste Kandidat. In einer US-Studie (s. Diagramm 4) zeigt es zumindest eine gewisse Wirksamkeit. Dies führte vor 1 Woche zur Zulassung in den USA, in Europa wird es derzeit erwogen.
Für sich allein ist Remdesivir noch nicht wirksam genug. Es sind weitere Wirkstoffe in Entwicklung.
Leben Sie Ihr Leben! – mit Abstand, Maske und Hygiene
Da uns die Corona-Pandemie noch lange (mindestens Monate, eher ein weiteres Jahr) beschäftigen wird, können wir aus psychologischen Gründen nicht dauerhaft im Ausnahmezustand verharren. Wir brauchen eine gewisse Normalität, sonst überfordert uns der Dauerstress.
Wir brauchen einerseits Vorsichtsmaßnahmen, über die wir irgendwann gar nicht mehr nachdenken müssen, weil sie zur Gewohnheit geworden sind: Abstand, Maske, Hände waschen. Andererseits benötigen wir eine (teilweise) Wiederaufnahme unserer gewohnten Tätigkeiten und Lebensweise, so dass wir spüren können, dass das Leben weitergeht.
Bitte betrachten Sie es als vorläufige Information, die sehr wahrscheinlich richtig ist, aber es gibt noch keine Garantie: Eine Übertragung über Gegenstände scheint nicht stattzufinden. Die Infektion geschieht offenbar im Wesentlichen durch unmittelbares Einatmen von Coronaviren-transportierenden Tröpfchen, die von Infizierten ausgehustet werden.
Die Medizin arbeitet unter Hochdruck an Lösungen, auch wenn das für Nicht-Mediziner im Unsichtbaren geschieht. Medikamente werden entwickelt, um Erkrankte zu behandeln. Studien zu Übertragungswegen der Infektion sammeln Informationen, so dass wir uns gezielter schützen und zugleich mehr Freiheiten gewinnen können. Und schließlich laufen parallel Impfstudien.
Dennoch ist der ganze „Spuk“ erst dann wirklich vorbei, wenn wir uns impfen lassen können. Ich behalte das Geschehen im Auge. Anfangs habe ich bis zu 10 Stunden pro Woche mit Online-Vorträgen und -Konferenzen zum Corona-Virus verbracht, momentan sind es noch wenige Stunden wöchentlich.
So kann ich für Sie auch weiterhin die wichtigsten Informationen dieses komplexen Themas heraussuchen, zusammenfassen und in allgemeinverständliche Form bringen.